Apartados
Resumen
Abstract
Introducción
Material y métodos
Resultados
Discusión
Conclusión
Referencias
1Daniel Roberto Castillo-García. Anestesiólogo Pediatra, Médico adscrito al departamento de Anestesiología del Hospital
de Especialidades “Dr. Bernardo Sepúlveda Gutiérrez” del Centro Médico Nacional “Siglo XXI” del Instituto Mexicano del
Seguro Social. Ciudad de México. OCRID: https://orcid.org/0009-0001-5094-841X
2Janaí Santiago-López. Neurocardioanestesiólogo, Médico adscrito al departamento de Anestesiología del Hospital de
Cardiología del Centro Médico Nacional “Siglo XXI” del Instituto Mexicano del Seguro Social. Ciudad de México. OCRID:
https://orcid.org/0000-0002-9278-1590
3Víctor León-Ramírez. Anestesiólogo Cardiovascular Pediátrico, Coordinador clínico de turno del Hospital de Especialidades
“Dr. Bernardo Sepúlveda Gutiérrez” del Centro Médico Nacional “Siglo XXI” del Instituto Mexicano del Seguro Social.
Ciudad de México. ORCID: https://orcid.org/0000-0002-3213-5650
4Alejandra Niño-Herrera. Residente de Anestesiología del Hospital de Especialidades “Dr. Bernardo Sepúlveda Gutiérrez”
del Centro Médico Nacional “Siglo XXI” del Instituto Mexicano del Seguro Social. Ciudad de México.
Anestesia en México 2025; 37(2): 79-86 https://doi.org/10.64221/aem-37-2-2025-003
Fecha de recepción diciembre 2025, fecha de revisión febrero 2025, fecha de publicación marzo 2025.
Conflicto de intereses: Los autores declaran no tener conflictos de interés.
danncastig@gmail.com
Introducción: En los últimos años, la sedación/anestesia administrada fuera del quirófano ha incrementado significativamente debido a su aplicación en una amplia gama de procedimientos diagnósticos y terapéuticos. Sin embargo, esta práctica no está exenta de riesgos, especialmente en entornos clínicos donde los recursos pueden ser limitados. La comprensión detallada de la incidencia y naturaleza de los eventos adversos asociados resulta fundamental para optimizar la seguridad del paciente y mejorar los protocolos de manejo perioperatorio.
Objetivo: Determinar la incidencia de eventos adversos durante la sedación/anestesia para procedimientos fuera de quirófano.
Material y métodos: Este estudio transversal descriptivo incluyó a 302 pacientes sometidos a sedación/anestesia fuera del quirófano en una unidad hospitalaria entre el 1 de enero y el 31 de diciembre de 2023. Se recopilaron datos demográficos, clínicos y quirúrgicos, así como eventos adversos trans-procedimientos. Los análisis estadísticos descriptivos incluyeron medidas de tendencia central y dispersión, frecuencias y proporciones, procesados con el software JASP versión 0.18.3.
Resultados: La incidencia global de eventos adversos fue del 2.97 %. Las complicaciones más frecuentes incluyeron desaturación de oxígeno (<90 % por más de 30 segundos) en el 14.24 %, agitación/delirio en el 11.92 %, obstrucción de la vía aérea en el 10.60 % y secreciones abundantes en el 10.26 %. Dos pacientes requirieron reanimación cardiopulmonar, resultando en desenlace fatal.
Conclusión: Los resultados enfatizan la importancia de una monitorización exhaustiva y una intervención rápida para prevenir complicaciones durante la sedación/anestesia fuera del quirófano. La capacitación y supervisión del personal médico son fundamentales para garantizar la seguridad del paciente y minimizar riesgos.
Palabras clave: Incidencia; Eventos adversos; Sedación; Anestesia.
Abstract
Introduction: In recent years, the use of sedation/anesthesia outside the operating room has significantly increased due to its application in a wide range of diagnostic and therapeutic procedures. However, this practice is not without risks, particularly in clinical settings where resources may be limited. A detailed understanding of the incidence and nature of associated adverse events is essential to optimize patient safety and improve perioperative management protocols.
Objective: To determine the incidence of adverse events during sedation/anesthesia for out-of-operating room procedures.
Materials and Methods: This descriptive cross-sectional study included 302 patients who underwent sedation/anesthesia outside the operating room in a hospital unit between January 1 and December 31, 2023. Demographic, clinical, and surgical data, as well as transprocedural adverse events, were collected. Descriptive statistical analyses included measures of central tendency and dispersion, frequencies, and proportions, processed using JASP software version 0.18.3.
Results: The overall incidence of adverse events was 2.97%. The most frequent complications included oxygen desaturation (<90% for more than 30 seconds) in 14.24%, agitation/delirium in 11.92%, airway obstruction in 10.60%, and excessive secretions in 10.26%. Two patients required cardiopulmonary resuscitation, which resulted in fatal outcomes.
Conclusion: The results highlight the importance of thorough monitoring and prompt intervention to prevent complications during sedation/anesthesia outside the operating room. Training and supervision of medical personnel are crucial to ensuring patient safety and minimizing risks.
Keywords: Incidence; Adverse events; Sedation; Anesthesia.
Introducción
La atención anestésica fuera del entorno quirúrgico tradicional ha experimentado un crecimiento significativo en las últimas décadas. Se estima que 36 % de los procedimientos que requieren la participación de un anestesiólogo se realizan fuera del quirófano (1,2). Este fenómeno responde a diversas tendencias, como el avance en técnicas de diagnóstico y tecnología médica, debido a la creciente complejidad y comorbilidades de los pacientes, el reconocimiento de la importancia del manejo adecuado del dolor y la ansiedad en los pacientes, y las ventajas financieras asociadas con brindar atención en ubicaciones alternativas (3,4). Los procedimientos realizados en estos entornos incluyen endoscopias, colonoscopias, estudios de imagen diagnóstica y terapéutica (resonancia magnética y tomografía computarizada guiada por intervención), así como procedimientos cardiovasculares (cateterismo cardíaco y angioplastias), terapias electroconvulsivas, manipulaciones ortopédicas y procedimientos de emergencia y cuidados intensivos (5,6).
A pesar de su creciente popularidad, la anestesia fuera del quirófano presenta desafíos únicos que no se observan en el entorno quirúrgico convencional (6-8). La falta de estandarización en los protocolos y recursos varía considerablemente entre instituciones e incluso entre proveedores dentro de una misma institución. Además, los anestesiólogos suelen atender a pacientes con comorbilidades significativas, como edad avanzada, obesidad, apnea obstructiva del sueño y enfermedades cardiovasculares o pulmonares graves (5). Estas condiciones aumentan la complejidad de los procedimientos y, potencialmente, los riesgos asociados (9,10).
Aunque se han establecido pautas para mejorar la calidad y seguridad en estos entornos, las complicaciones continúan siendo una preocupación. Entre las más comunes se encuentran la desaturación de oxígeno, la agitación o el delirio, la obstrucción de la vía aérea y la presencia de secreciones abundantes, todas las cuales pueden comprometer la seguridad del paciente (11,12). En este contexto, algunos especialistas no anestesiólogos también administran sedación con objetivos similares, como analgesia e inmovilidad, lo que plantea controversias sobre los proveedores más adecuados para garantizar resultados óptimos (13-15). Las discrepancias en las técnicas, la selección de medicamentos y las dosis administradas a menudo resultan en una mayor incidencia de complicaciones, incluso en pacientes clasificados como ASA I en instalaciones acreditadas (11,16).
Los riesgos de la anestesia fuera del quirófano están insuficientemente estudiados y documentados. La literatura actual enfatiza la necesidad de mejorar el seguimiento, identificar las complicaciones y establecer medidas para reducirlas (9,10,17). Estas medidas incluyen la implementación de sistemas de monitoreo rigurosos, como oximetría de pulso, capnografía, electrocardiografía y monitoreo de presión arterial no invasiva, además de garantizar que los entornos cumplan con los estándares de calidad necesarios (9,10,12). La capacitación y experiencia del personal también son fundamentales, junto con la aplicación de pautas prácticas basadas en evidencia (9,17).
Es importante considerar que el fracaso en la sedación no solo compromete la seguridad del paciente, sino que también incrementa los costos asociados con los procedimientos. Por lo tanto, la optimización de los protocolos de sedación no solo es una prioridad clínica, sino también económica (18,19). Además, el desarrollo de nuevos procedimientos no invasivos y la creciente complejidad clínica de los pacientes plantean retos adicionales para los servicios de anestesia.
En este contexto, garantizar la seguridad y efectividad de la anestesia fuera del quirófano requiere un enfoque integral que contemple la evaluación preoperatoria exhaustiva, el cumplimiento de estándares de calidad en los entornos, y la capacitación adecuada del personal. La expansión de los servicios de anestesia a ubicaciones alternativas debe estar respaldada por datos sólidos que permitan comprender mejor las complicaciones y diseñar estrategias para su mitigación. La continuidad en la investigación será clave para responder a las demandas de este entorno en constante evolución.
La población estudiada incluyó a pacientes mayores de 18 años sometidos a procedimientos fuera del ámbito quirúrgico entre el 1 de enero y el 31 de diciembre de 2023. Se excluyeron aquellos pacientes cuyos expedientes no estaban disponibles al momento de la recolección de datos, así como aquellos con hojas de registro de anestesia o historias clínicas incompletas, lo que impedía la recopilación adecuada de información. La selección de los casos se realizó mediante una revisión exhaustiva de la base de datos electrónica del departamento de anestesiología, generándose un listado inicial de pacientes que cumplieron con los criterios de inclusión.
El entorno del estudio estuvo constituido por diversas áreas hospitalarias fuera del quirófano, incluyendo unidades de imagenología, endoscopia, radiología intervencionista, y otras zonas donde se llevaron a cabo procedimientos diagnósticos y terapéuticos. Estas áreas presentaban configuraciones variables en cuanto a los recursos disponibles, lo que destacó la necesidad de estandarizar las prácticas anestésicas y de monitoreo. La información de cada procedimiento fue recopilada mediante la revisión de registros específicos, como el “Registro de anestesia y recuperación”, en el departamento de archivo clínico.
Las intervenciones realizadas incluyeron la revisión de expedientes clínicos para extraer información demográfica, clínica y relacionada con el procedimiento anestésico. Este proceso fue llevado a cabo por un médico residente en anestesiología, utilizando un instrumento diseñado específicamente para este estudio. La base de datos electrónica permitió centralizar y estandarizar la información obtenida, garantizando su integridad y exactitud. Además, se aplicaron criterios rigurosos para la inclusión y eliminación de casos, asegurando la validez de los resultados.
Las variables estudiadas incluyeron datos demográficos como edad, sexo, peso, talla e índice de masa corporal, además de la clasificación de riesgo anestésico-quirúrgico según la escala ASA. Se registró información sobre medicación preoperatoria, comorbilidades, diagnóstico preoperatorio, tipo de procedimiento, medicamentos administrados durante la intervención y el tipo de monitoreo empleado. Asimismo, se documentaron datos sobre el proveedor de la sedación, manejo de la vía aérea, tiempo anestésico-quirúrgico y complicaciones transoperatorias, incluyendo desaturación, hipotermia, inestabilidad hemodinámica y mortalidad, entre otras.
El análisis estadístico se realizó utilizando el software JASP versión 0.18.3. Las variables categóricas se representaron mediante proporciones y frecuencias absolutas, mientras que las variables continuas se analizaron utilizando el test de Shapiro-Wilk para determinar su distribución. Aquellas con distribución normal se describieron mediante la media y desviación estándar; en caso contrario, se utilizó la mediana y el rango intercuartílico. Este enfoque permitió una descripción detallada y precisa de los datos recolectados, proporcionando un análisis robusto de la incidencia de eventos adversos en este contexto clínico.
En este estudio transversal descriptivo, se evaluó la incidencia de eventos adversos asociados con la administración de sedación/anestesia en entornos fuera del quirófano durante el período comprendido entre el 1 de enero y el 31 de diciembre de 2023. La muestra analizada incluyó a 302 pacientes adultos, cuyas características clínico-demográficas se presentan en la (Tabla 1).
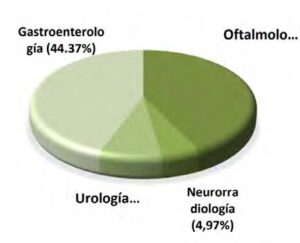
La mayoría de los procedimientos fueron realizados en el servicio de gastroenterología, representando el mayor volumen de intervenciones según lo ilustrado en el (Gráfico 1). Los procedimientos tuvieron lugar en diversos entornos, cuya distribución específica se detalla en la (Tabla 2).
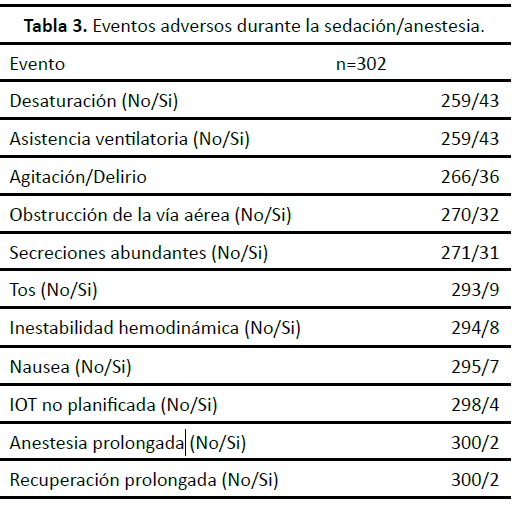
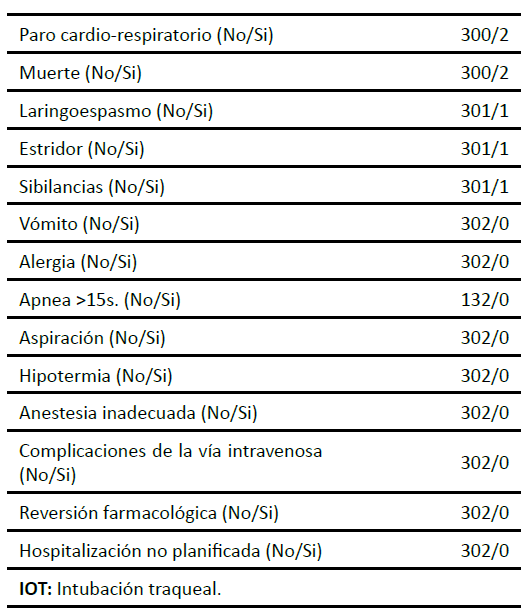
La incidencia global de eventos adversos fue del 15.97 %. Los eventos de menor gravedad fueron los más prevalentes. En particular, el 14.24 % de los pacientes experimentaron desaturación de oxígeno por debajo del 90 % durante más de 30 segundos, requiriendo asistencia ventilatoria mediante mascarilla facial. La agitación o delirio post-sedación se observó en el 11.92 % de los casos, mientras que la obstrucción de la vía aérea y las secreciones excesivas se presentaron en el 10.60 % y el 10.26 % de los pacientes, respectivamente.
Por otro lado, los eventos adversos graves fueron infrecuentes, pero clínicamente relevantes. Dos pacientes requirieron reanimación cardiopulmonar debido a complicaciones graves intraoperatorias; lamentablemente, ambos fallecieron a pesar de las maniobras de soporte avanzadas. La frecuencia y la distribución detallada de los eventos adversos se presentan en la (Tabla 3), proporcionando una visión integral de las complicaciones documentadas.
Estos hallazgos subrayan la necesidad de un monitoreo exhaustivo y de medidas preventivas específicas para mitigar el riesgo de eventos adversos en contextos fuera del quirófano, especialmente en procedimientos realizados en áreas con recursos limitados o con un soporte limitado para la gestión de complicaciones.
Gráfico 1. Servicios tratantes.
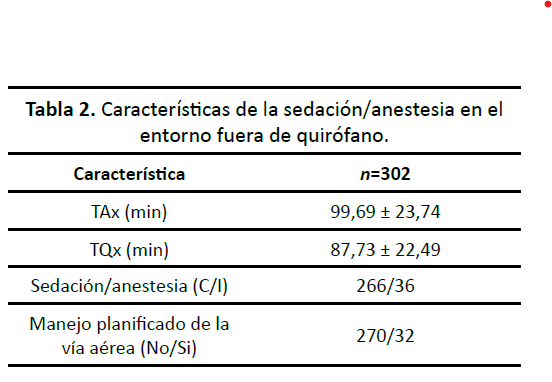

Los procedimientos, en su mayoría de gastroenterología y de duración no superior a dos horas, fueron realizados por médicos residentes bajo la supervisión de un médico de base especialistas experimentados, lo que introduce variables relevantes en el contexto de la formación y la experiencia del personal médico.
La tasa global de eventos adversos observada, del 2.97 %, refleja un escenario de riesgo relativamente bajo, pero con implicaciones clínicas significativas. La desaturación de oxígeno por debajo del 90 % durante más de 30 segundos, reportada en el 14.24 % de los casos, destaca como el evento más prevalente, siendo consistente con la literatura previa que identifica las complicaciones relacionadas con la depresión respiratoria inducida por fármacos anestésicos que conduce a hipoxemia o hipoventilación respiratorias como uno de los mayores desafíos durante la sedación en estos contextos, destacando la importancia de un monitoreo continuo y de la suplementación de oxígeno, para detectar eventos adversos respiratorios o de las vías respiratorias inminentes. Sin embargo, su prevalencia sigue siendo incierta, ya que los estudios sugieren que su varía ampliamente, reportándose cifras que van desde 2.5 a 54 %. Estas variaciones pueden estar determinadas por las diferencias en la definición operacional de desaturación, del tipo de procedimiento y las condiciones específicas del paciente. Es relevante señalar que estos episodios fueron manejados adecuadamente mediante ventilación asistida con mascarilla facial, subrayando la importancia de una respuesta inmediata para prevenir la hipoxemia prolongada y sus consecuencias.
Por otra parte, la incidencia de agitación o delirio en el 11.92 % de los pacientes pone de manifiesto la necesidad de profundizar en las estrategias de prevención y manejo de estos eventos. Factores como la ansiedad preexistente, las dosis de sedantes y las comorbilidades psiquiátricas deben considerarse al diseñar protocolos específicos para minimizar su ocurrencia. La literatura ha documentado ampliamente este fenómeno, destacando su prevalencia en pacientes geriátricos y su asociación con un incremento en los recursos utilizados durante el procedimiento. Además, este hallazgo resalta la importancia de capacitar al personal en el manejo efectivo de estas complicaciones, dado que la falta de experiencia podría exacerbar la situación clínica.
Las complicaciones relacionadas con la vía aérea, incluyendo la obstrucción (10.60 %) y la presencia de secreciones abundantes (10.26 %), también fueron prominentes en este análisis. La manipulación del tracto gastrointestinal durante procedimientos como las endoscopías podría explicar estas frecuencias, especialmente considerando que la estimulación mecánica aumenta la producción de secreciones. Este aspecto subraya la necesidad de implementar medidas preventivas, como la administración profiláctica de agentes anticolinérgicos en pacientes seleccionados, y de optimizar las técnicas de aspiración durante la intervención. Estos hallazgos coinciden con estudios previos que destacan la importancia de identificar factores de riesgo anatómicos y fisiológicos en pacientes sometidos a sedación profunda fuera del quirófano.
Aunque los eventos graves fueron poco frecuentes, su impacto no puede ser subestimado. La necesidad de reanimación cardiopulmonar en dos pacientes, que resultó en fallecimientos, pone de relieve la gravedad potencial de estos procedimientos y la importancia de contar con recursos adecuados en todo momento. La baja incidencia de eventos graves en este estudio es consistente con investigaciones previas que reportan una mortalidad reducida en entornos bien equipados y con personal capacitado. Sin embargo, estos episodios también evidencian la necesidad de reforzar los protocolos de evaluación preoperatoria y de garantizar que los pacientes seleccionados para procedimientos fuera del quirófano sean candidatos apropiados.
Un aspecto crítico que se destaca en este estudio es la influencia de la formación y supervisión en la incidencia de eventos adversos. Trabajos han demostrado que una formación específica y supervisión adecuada reducen significativamente las complicaciones. Este hallazgo es particularmente relevante en el contexto de la participación de médicos residentes en la administración de sedación y anestesia. La implementación de programas de capacitación más estructurados podría traducirse en una mayor seguridad para los pacientes y en una reducción de la carga clínica asociada con eventos adversos.
Además, es pertinente considerar el papel de la satisfacción del paciente y del personal médico en el éxito de estos procedimientos. Estudios como los de Campbell y colaboradores enfatizan que la sedación administrada por anestesiólogos experimentados no solo mejora la seguridad clínica, sino también aumenta los niveles de satisfacción del paciente y del equipo médico. Este aspecto podría ser un área de enfoque para futuras investigaciones, explorando cómo las percepciones de seguridad e interacción del paciente influyen en los resultados generales.
Finalmente, la comparación con estudios de gran escala, como el de Mason y colaboradores, valida los hallazgos de este trabajo al observar una concordancia en la incidencia de eventos adversos. Esto subraya la universalidad de los riesgos asociados con la sedación fuera del quirófano y refuerza la importancia de adherirse a protocolos estandarizados para minimizar dichos riesgos. La integración de tecnologías avanzadas de monitorización, así como el desarrollo de modelos predictivos basados en inteligencia artificial, podría constituir una línea de investigación prometedora para optimizar la seguridad en este ámbito.
Este estudio transversal descriptivo proporciona información integral sobre la incidencia y naturaleza de los eventos adversos asociados con la sedación y anestesia administradas durante procedimientos realizados fuera del entorno quirúrgico. Los resultados destacan una prevalencia significativa de complicaciones, particularmente aquellas de índole respiratoria, lo que subraya la importancia crítica de una monitorización continua y de la capacidad para intervenir de manera inmediata ante cualquier deterioro clínico.
La supervisión adecuada y la formación continua de los médicos residentes emergen como pilares fundamentales para mitigar estos riesgos, garantizar la seguridad del paciente y mejorar los resultados clínicos. Los hallazgos obtenidos están alineados con las evidencias previamente reportadas en la literatura científica, lo que respalda la validez y generalización de las conclusiones presentadas. Esto pone de manifiesto la necesidad de implementar estrategias específicas, tales como protocolos estandarizados, entrenamientos en simulación y la presencia constante de anestesiólogos con experiencia durante los procedimientos en estos entornos.
Además, este análisis resalta áreas prioritarias para el desarrollo de intervenciones destinadas a optimizar los estándares de atención, promoviendo un entorno más seguro y eficiente para los pacientes. Estas recomendaciones incluyen la revisión y actualización de guías clínicas y un enfoque en la mejora de la comunicación entre equipos interdisciplinarios. En conjunto, estos esfuerzos tienen el potencial de reducir de manera significativa la incidencia de eventos adversos, incrementando así la seguridad del paciente y la calidad percibida de la atención brindada.
Referencias:
2. Duncan K. Anesthesia outside the operating room, 2nd Edition. Can J Anaesth. 2018; 66: 480–481. [https://doi.org/10.1007/s12630-018-01278-4](https://doi.org/10.1007/s12630-018-01278-4)
3. Fernandez-Robles C, Oprea AD. Nonoperating room anesthesia in different parts of the world. Curr Opin Anaesthesiol. 2020. [https://doi.org/10.1097/ACO.0000000000000886](https://doi.org/10.1097/ACO.0000000000000886)
4. Robbertze R, Posner K, Domino K. Closed claims review of anesthesia for procedures outside the operating room. Curr Opin Anaesthesiol. 2006; 19: 436–42. [https://doi.org/10.1097/01.aco.0000236146.46346.fe](https://doi.org/10.1097/01.aco.0000236146.46346.fe)
5. Chang B, Urman R. Non-operating room anesthesia: The principles of patient assessment and preparation. Anesthesiol Clin. 2016; 34(1): 223–40. [https://doi.org/10.1016/j.anclin.2015.10.017](https://doi.org/10.1016/j.anclin.2015.10.017)
6. Alspach D, Falleroni M. Monitoring patients during procedures conducted outside the operating room. Int Anesthesiol Clin. 2004; 42: 95–111. [https://doi.org/10.1097/00004311-200404220-00008](https://doi.org/10.1097/00004311-200404220-00008)
7. Setiawan CT, Landrigan-Ossar MF. Practice horizons in pediatric nonoperating room anesthesia. Curr Opin Anaesthesiol. 2020. [https://doi.org/10.1097/ACO.0000000000000861](https://doi.org/10.1097/ACO.0000000000000861)
8. Gross W, Urman R. Challenges of anesthesia outside of the operating room. Oxford Med Online. 2018. [https://doi.org/10.1093/MED/9780190495756.003.0001](https://doi.org/10.1093/MED/9780190495756.003.0001)
9. Youn A, Ko Y, Kim Y. Anesthesia and sedation outside of the operating room. Korean J Anesthesiol. 2015; 68: 323–31. [https://doi.org/10.4097/kjae.2015.68.4.323](https://doi.org/10.4097/kjae.2015.68.4.323)
10. Hardman B, Karamchandani K. Management of anesthetic complications outside the operating room. Curr Opin Anaesthesiol. 2023; 36: 435–40. [https://doi.org/10.1097/ACO.0000000000001271](https://doi.org/10.1097/ACO.0000000000001271)
11. Metzner J, Domino K. Risks of anesthesia or sedation outside the operating room: the role of the anesthesia care provider. Curr Opin Anaesthesiol. 2010; 23: 523–31. [https://doi.org/10.1097/ACO.0b013e32833b7d7c](https://doi.org/10.1097/ACO.0b013e32833b7d7c)
12. Melloni C. Morbidity and mortality related to anesthesia outside the operating room. Minerva Anestesiol. 2005; 71(6): 325–34.
13. Pino R. The nature of anesthesia and procedural sedation outside of the operating room. Curr Opin Anaesthesiol. 2007; 20: 347–51. [https://doi.org/10.1097/ACO.0b013e32827035c7](https://doi.org/10.1097/ACO.0b013e32827035c7)
14. Metzner J, Domino K. Risks of anesthesia or sedation outside the operating room: the role of the anesthesia care provider. Curr Opin Anaesthesiol. 2010; 23: 523–31. [https://doi.org/10.1097/ACO.0b013e32833b7d7c](https://doi.org/10.1097/ACO.0b013e32833b7d7c)
15. Ramaiah R, Bhananker S. Pediatric procedural sedation and analgesia outside the operating room: anticipating, avoiding and managing complications. Expert Rev Neurother. 2011; 11: 755–63. [https://doi.org/10.1586/ern.11.52](https://doi.org/10.1586/ern.11.52)
16. Eichhorn V, Henzler D, Murphy M. Standardizing care and monitoring for anesthesia or procedural sedation delivered outside the operating room. Curr Opin Anaesthesiol. 2010; 23: 494–9. [https://doi.org/10.1097/ACO.0b013e32833b9c9f](https://doi.org/10.1097/ACO.0b013e32833b9c9f)
17. Garnier M, Bonnet F. Management of anesthetic emergencies and complications outside the operating room. Curr Opin Anaesthesiol. 2014; 27: 437–41. [https://doi.org/10.1097/ACO.0000000000000088](https://doi.org/10.1097/ACO.0000000000000088)
18. Saunders R, Davis JA, Kranke P, Weissbrod R, Whitaker D, Lightdale J. Clinical and economic burden of procedural sedation-related adverse events and their outcomes: analysis from five countries. Ther Clin Risk Manag. 2018; 14: 393–401. [https://doi.org/10.2147/TCRM.S154720](https://doi.org/10.2147/TCRM.S154720)
19. Vargo JJ, Niklewski P, Williams JL, Martin JF, Faigel D. Patient safety during sedation by anesthesia professionals during routine upper endoscopy and colonoscopy: an analysis of 1.38 million procedures. Gastrointest Endosc. 2017; 85(1): 101–8. [https://doi.org/10.1016/j.gie.2016.02.007](https://doi.org/10.1016/j.gie.2016.02.007)
20. Wang CY, Ling LC, Cardosa M, Wong A, Wong N. Hypoxia during upper gastrointestinal endoscopy with and without sedation and the effect of pre‐oxygenation on oxygen saturation. Anaesthesia. 2000; 55. [https://doi.org/10.1046/j.1365-2044.2000.01520.x](https://doi.org/10.1046/j.1365-2044.2000.01520.x)
21. Zhang W, Yuan X, Shen Y, Wang J, Xie K, Chen X. Optimal flow of high-flow nasal cannula oxygenation to prevent desaturation during sedation for bronchoscopy: a randomized controlled study. Ther Adv Respir Dis. 2024; 18. [https://doi.org/10.1177/17534666241246637](https://doi.org/10.1177/17534666241246637)
22. O’Connor KW, Jones S. Oxygen desaturation is common and clinically underappreciated during elective endoscopic procedures. Gastrointest Endosc. 1990; 36(3 Suppl): S2–S4.
23. Choi Y, Kim M, Song C, Kim S, Hong J, Suk E, et al. Sedation and general anesthesia outside of the operating room. Anesth Pain Med. 2012; 7: 230–5.
24. Alqassab E, Alzanitan A, Alghamdi S, Alomari F, Mermulla S, Almusaylim H, et al. Adverse events rate in adults having procedural sedation in the emergency department: A systematic review and meta-analysis. Ann Med Health Sci Res. 2020; 10.
25. Herman AD, Jaruzel CB, Lawton S, Tobin C, Reves J, Catchpole K, et al. Morbidity, mortality, and systems safety in non-operating room anaesthesia: a narrative review. Br J Anaesth. 2021. [https://doi.org/10.1016/j.bja.2021.07.007](https://doi.org/10.1016/j.bja.2021.07.007)
26. Missant C, Van de Velde M. Morbidity and mortality related to anaesthesia outside the operating room. Curr Opin Anaesthesiol. 2004; 17: 323–7. [https://doi.org/10.1097/01.aco.0000137091.75602.34](https://doi.org/10.1097/01.aco.0000137091.75602.34)
27. Melloni C. Anesthesia and sedation outside the operating room: how to prevent risk and maintain good quality. Curr Opin Anaesthesiol. 2007; 20: 513–9. [https://doi.org/10.1097/ACO.0b013e3282f06ba6](https://doi.org/10.1097/ACO.0b013e3282f06ba6)
28. Campbell K, Torres L, Stayer S. Anesthesia and sedation outside the operating room. Anesthesiol Clin. 2014; 32(1): 25–43. [https://doi.org/10.1016/j.anclin.2013.10.010](https://doi.org/10.1016/j.anclin.2013.10.010)
29. Mason K, Roback M, Chrisp D, Sturzenbaum N, Freeman L, Gozal D, et al. Results from the adverse event sedation reporting tool: A global anthology of 7952 records derived from >160,000 procedural sedation encounters. J Clin Med. 2019; 8. [https://doi.org/10.3390/jcm8122087](https://doi.org/10.3390/jcm8122087)
