Apartados
Resumen
Abstract
Introducción
Discusión
Referencias
Manejo Anestésico en Paciente con Dermatomiositis: Reporte de Caso
Anesthetic Management of a Patient with Dermatomyositis
Esther Itzel de León-Herrera1, Verónica Chávez-Macías2, Eloísa de Carmen Ríos-Obregón2. 1Médico Residente de Especialidad en Anestesiología de tercer año en Hospital General Carlos Diez Gutiérrez ISSSTE San Luis Potosí. 2Anestesióloga Adscrita, Hospital General Carlos Diez Gutiérrez ISSSTE San Luis Potosí.
Anestesia en México 2025; 37(3): 279–283 https://doi.org/10.64221/aem-37-3-2025-032
Fecha de recepción febrero 2025, fecha de revisión mayo 2025, fecha de publicación septiembre 2025.
itzel_esther@hotmail.com
Resumen
Introducción: La Dermatomiositis (DMS) es una enfermedad crónica que afecta las fibras musculares y el tejido conectivo. Esta patología multisistémica complica el manejo anestésico debido a las múltiples afecciones que pueden presentarse en diversos órganos y sistemas del cuerpo. Objetivo: Describir el manejo anestésico de un paciente con DMS sometido a una cirugía ginecológica, resaltando la importancia de la anestesia regional para minimizar riesgos y complicaciones. Caso clínico: Se presenta el caso de una paciente femenina de 59 años con diagnóstico de DMS. La paciente fue sometida a una histerectomía total por vía vaginal debido miomatosis uterinos. Las características clínicas de la DMS en esta paciente incluían limitación en los movimientos de la columna cervical y de las articulaciones temporomandibulares, complicando la intubación endotraqueal y el manejo de la vía aérea. Debido a estas limitaciones y otras afecciones sistémicas, se optó por la anestesia regional como técnica preferida para el procedimiento quirúrgico. La anestesia regional es preferible en pacientes con DMS debido a las restricciones en la movilidad articular que complican el manejo de la vía aérea y otras afecciones sistémicas asociadas. Conclusiones: Una evaluación preoperatoria minuciosa y una planificación anestésica cuidadosa para asegurar una gestión segura y eficaz del dolor postoperatorio en pacientes con condiciones multisistémicas complejas. Palabras clave: Dermatomiositis, anestesia regional, reporte de caso
Abstract
Introduction: Dermatomyositis (DMS) is a chronic disease affecting muscle fibers and connective tissue. This multisystemic pathology complicates anesthetic management due to the multiple organ and system involvements that may occur. Objective: To describe the anesthetic management of a patient with DMS undergoing gynecological surgery, highlighting the importance of regional anesthesia to minimize risks and complications. Case Presentation: We present the case of a 59-yearold female patient diagnosed with DMS. The patient underwent a total vaginal hysterectomy due to uterine myomatosis. The clinical features of DMS in this patient included restricted movement of the cervical spine and temporomandibular joints, complicating endotracheal intubation and airway management. Given these limitations and other systemic involvements, regional anesthesia was chosen as the preferred technique for the surgical procedure. Conclusions: Regional anesthesia is preferable in patients with DMS due to joint mobility restrictions that complicate airway management and other associated systemic conditions. This case underscores the importance of thorough preoperative evaluation and careful anesthetic planning to ensure safe and effective postoperative pain management in patients with complex multisystemic conditions. Keywords: Dermatomyositis, regional anesthesia, case report
Introducción
colectivamente como miositis, son un grupo de enfermedades autoinmunes raras que afectan principalmente al músculo esquelético, con afectación de otros órganos o tejidos. La clasificación actual de las MII las divide en cinco subgrupos, clasificando a la DMS en el grupo II (1). La DMS es el subtipo más común de miopatía inflamatoria idiopática. Se caracteriza por una debilidad muscular proximal predominante en combinación con erupciones cutáneas distintivas, en particular las pápulas de Gottron y el eritema en heliotropo. Otros aspectos clínicos de la enfermedad incluyen anomalías extramusculares como arritmias, insuficiencia cardíaca congestiva, miocarditis, pericarditis y enfermedad pulmonar intersticial (EPI) (2). La incidencia de la DMS es baja, lo que resulta en una limitada cantidad de casos documentados sobre el manejo anestésico en pacientes con este diagnóstico. En estos pacientes, la gestión anestésica presenta desafíos significativos debido a la afectación multisistémica y a las alteraciones musculares inherentes a la enfermedad. La debilidad muscular puede comprometer la función respiratoria, aumentando el riesgo de complicaciones perioperatorias. Además, las limitaciones en la movilidad de la columna cervical y las articulaciones temporomandibulares pueden dificultar el manejo de la vía aérea, haciendo que la intubación endotraqueal sea particularmente desafiante (3). En pacientes con DMS, la sensibilidad a los fármacos anestésicos puede estar alterada, lo que puede resultar en respuestas inusuales a los agentes utilizados durante la anestesia general. Esto requiere un enfoque personalizado y una cuidadosa titulación de los medicamentos para evitar reacciones adversas (4). Compartimos nuestra experiencia en el manejo anestésico de un paciente con DMS, destacando las estrategias utilizadas para mitigar los riesgos asociados y asegurar un procedimiento quirúrgico seguro y exitoso. Este caso subraya la importancia de una evaluación preoperatoria exhaustiva y una planificación anestésica meticulosa para manejar eficazmente las complejidades inherentes a esta condición.
Caso clínico
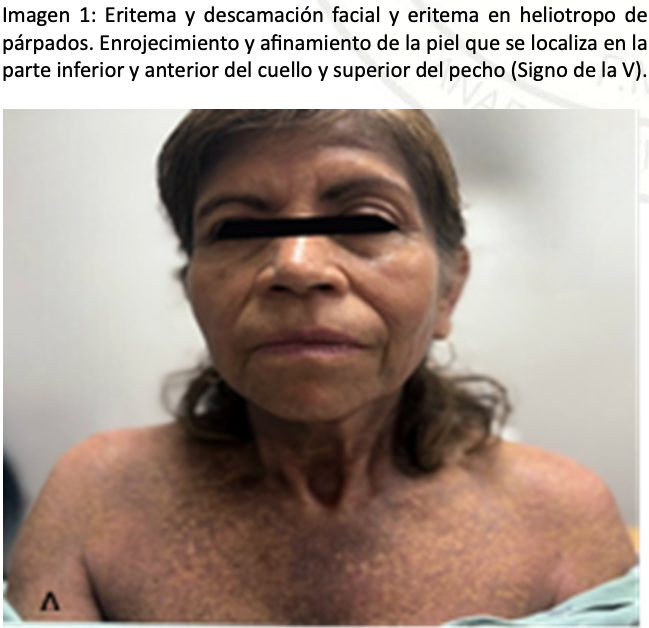
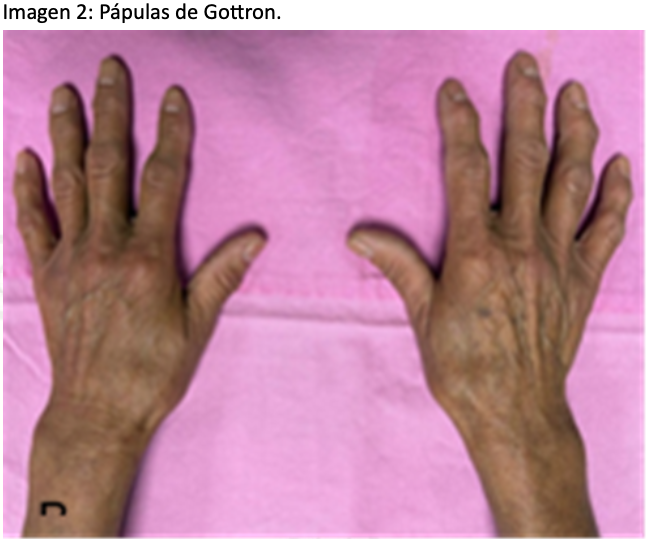
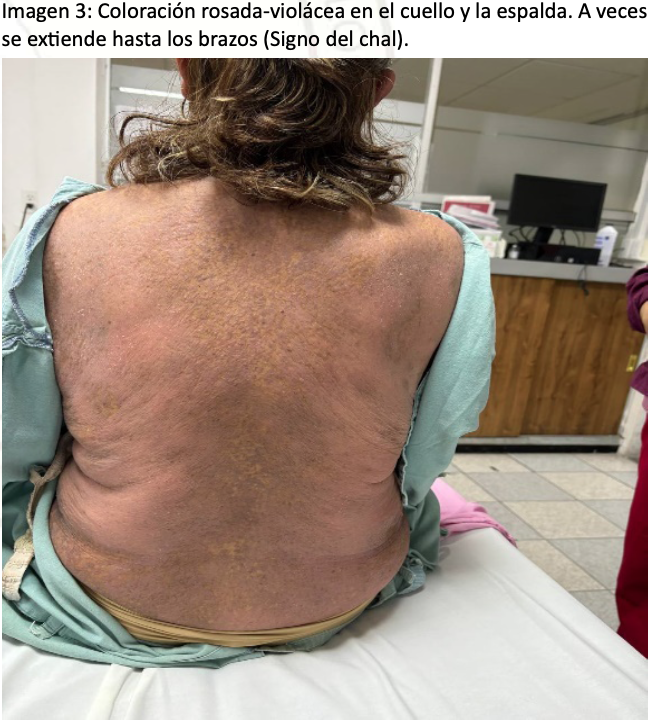
Se trata de una paciente femenina de 59 años, Sus antecedentes personales patológicos incluyen DMS. Las características clínicas incluyen lesiones dérmicas como pápulas pruriginosas de Gottron y eritema heliotrópico, confirmadas por biopsia. Actualmente, se encuentra en tratamiento con cloroquina, metotrexato y prednisona. El padecimiento actual inició con la sensación de una masa en la región vaginal, acompañada de sangrado transvaginal intermitente y dolor abdominal tipo cólico, fue evaluada en la consulta externa del Hospital Carlos Diez Gutiérrez, en San Luis Potosí por el servicio de ginecología, es diagnosticada miomatosis uterina y prolapso uterino, por lo que se programó para histerectomía total por vía vaginal. En su valoración preoperatoria, la paciente se encontraba alerta, cooperadora y con signos vitales normales tensión arterial (TA) 125/82 mm Hg, frecuencia cardiaca (FC) 87 lpm, frecuencia rerspiratoria (FR) 20 rpm, Saturación periférica de oxigeno (SatO2) 97 % al aire ambiente). Los estudios preoperatorios (tele de tórax, Espirometria, Electrocardiograma (EKG), biometría hemática (BH), química sanguínea (QS), grupo y RH, perfil tiroideo) dentro de parámetros normales. La exploración física reveló lesiones dérmicas como eritema heliotrópico y pápulas en la región dorsal y extremidades hipotróficas. (Imagen 1 y 2) La valoración de la vía aérea mostró un Mallampati II, apertura Anestesia en México 2025; Volumen 37 (3) : 279-283 septiembre-diciembre https://doi.org/10.64221/aem-37-3-2025-032 281 oral II, distancia esternomentoniana II y Bellhouse-Doré II. El sistema cardiorrespiratorio no presentaba alteraciones. Región lumbro sacra línea media es respetada por las pápulas de Gottron. (Imagen 3). Junto con la valoración de medicina interna, se integraron las siguientes clasificaciones preoperatorias: NYHA II, LEE II, índice de riesgo pulmonar I, Detsky I, Caprini moderado, ASA II, riesgo de sangrado moderado y riesgo anestésico-quirúrgico EIIB. Se premédico con omeprazol 40 mg iv dosis única, metoclopramida 10 mg iv dosis única, hidrocortisona 100 mg iv dosis única, ceftriaxona un gramo dosis única, y medidas tromboprofilácticas mecánicas. En la sala de operaciones, se realizó monitorización tipo I y se colocaron puntas nasales a 3 L/min, con signos de ingreso TA 140/80 mm Hg, FC 80 lpm, FR 22 rpm, temperatura 36.5°C, SatO2 94 %, glucosa 80 mg/ dL. Se administró midazolam 2 mg fraccionado para ansiolisis. Posteriormente, se colocó en posición de decúbito lateral derecho y, con técnica estéril (alcohol iodado), se identificó el espacio intervertebral L3-L4. Se realizó un abordaje medial con aguja Tuohy 17 G, localizando el espacio epidural con un test de “pitkin” positivo. Intra-Tuohy se colocó una aguja espinal Whitacre 25 G larga, observando la salida de líquido cefalorraquídeo de apariencia normal. Se administraron 25 μg de fentanilo más 12,5 mg de bupivacaína hiperbarica al 0,5 %. Se retiró la aguja espinal y se colocó un catéter epidural cefálico funcional, con difusión a T5 y una latencia de ocho minutos.
Durante el procedimiento anestésico, la paciente se mantuvo hemodinámicamente estable con una PAM promedio de 75-85 mm Hg, frecuencia cardíaca promedio de 65-70 lpm, FR promedio de 18-20 rpm, SatO2 de 98- 100 %, temperatura de 36.3-36.6°C y diuresis de 0.95 mL/kg/hora. Los medicamentos utilizados incluyeron única, y mantenimiento con lidocaína con epinefrina al 2 % 60 mg por catéter epidural. En cuanto al procedimiento quirúrgico, se realizó una histerectomía total por vía vaginal. El sangrado total fue de 150 mL, con un balance de líquidos de 950 mL de ingresos y 1510 mL de egresos. La paciente pasó a sala de recuperación con un Aldrete de 9, Ramsay de 2, EVA de 0/10, Bromage de 2, hemodinámicamente estable. Se retiró el catéter epidural íntegro, con signos de salida TA 130/79 mm Hg, FC 73 lpm, FR 20 rpm y SatO2 99 %.
Discusión
La DMS presenta desafíos anestésicos significativos debido a la afectación de múltiples sistemas orgánicos, incluyendo complicaciones respiratorias y cardiovasculares, debilidad muscular e interacciones potenciales con los agentes anestésicos. Los pacientes con DMS requieren una evaluación preoperatoria detallada, incluyendo pruebas de función pulmonar, EKG, ecocardiografía y posiblemente una radiografía de tórax para evaluar la enfermedad pulmonar intersticial (5). Medicamentos como los esteroides deben continuarse en el perioperatorio, y puede ser necesario administrar dosis de estrés de corticosteroides para prevenir la insuficiencia suprarrenal (6). En el caso presentado, la paciente fue sometida a una evaluación preoperatoria completa, incluyendo tele de tórax, ECG, perfil tiroideo y otros estudios relevantes, lo cual es consistente con las recomendaciones de la literatura para pacientes con DMS. Los pacientes con DMS a menudo requieren una evaluación preoperatoria detallada, que incluya pruebas de función pulmonar, EKG), ecocardiografía y posiblemente una radiografía de tórax para evaluar la presencia de enfermedad pulmonar intersticial (7). Medicamentos como los esteroides deben continuarse en el perioperatorio, y puede ser necesario administrar dosis de estrés de corticosteroides para prevenir la insuficiencia suprarrenal (5) . En nuestro caso, la paciente tenía signos vitales normales y no presentaba alteraciones significativas en los estudios preoperatorios, excepto por las manifestaciones dérmicas y la atrofia muscular, lo que facilitó la planificación anestésica. La anestesia regional es a menudo preferida en pacientes con DMS para evitar complicaciones potenciales asociadas con la anestesia general, como el manejo difícil de la vía aérea y reacciones adversas a los relajantes musculares (8). En este caso, el uso de anestesia epidural y espinal fue adecuado, proporcionando un control efectivo del dolor y minimizando la exposición sistémica a los fármacos. Durante la cirugía, la paciente se mantuvo hemodinámicamente estable, con un monitoreo riguroso del estado hemodinámico y los niveles de glucosa, lo cual es crucial, especialmente en pacientes diabéticos . El cuidado postoperatorio debe incluir un monitoreo vigilante para detectar complicaciones respiratorias, un control adecuado del dolor y la gestión continua de las condiciones subyacentes como la diabetes (9). La paciente fue trasladada a la sala de recuperación con un Aldrete de 9, Ramsay de 2, EVA de 0/10 y Bromage de 2, mostrando estabilidad hemodinámica, lo que subraya la importancia de una observación cercana en unidades de cuidados intermedios o intensivos para manejar posibles complicaciones como insuficiencia respiratoria o eventos cardíacos . Es importante que el personal médico involucrado en la atención de los pacientes con desordenes neuromusculares se encuentre familiarizado con los protocolos y guías inherentes a su abordaje, en este sentido van den Bersselaar et al., evaluaron las prácticas actuales relacionadas con la asesoría preoperatoria y el cuidado perioperatorio de pacientes neuromusculares. En ese estudio participaron un total de 83 departamentos. El 36.4 % de los departamentos participantes disponía de guías locales sobre el cuidado perioperatorio de pacientes neuromusculares. La calidad de la formación específica para residentes y anestesiólogos/neurólogos en el cuidado perioperatorio de pacientes neuromusculares fue calificada como ‘muy buena’ o ‘buena’ por el 42,9 %. Los pacientes neuromusculares programados para cirugía eran ‘siempre’ o ‘frecuentemente’ discutidos en reuniones multidisciplinarias que involucraban a anestesiólogos y neurólogos en el 20.8 % de los departamentos participantes. Este equipo de investigadores resalta la importancia la implementación de guías, educación para los profesionales de la salud y reuniones multidisciplinarias regulares entre anestesiólogos y neurólogos (10).
Conclusión
Este caso destaca las complejidades del manejo anestésico en un paciente con DMS sometido a una cirugía mayor. Una evaluación preoperatoria integral, un manejo intraoperatorio cuidadoso y un cuidado postoperatorio vigilante son esenciales para minimizar riesgos y asegurar la seguridad del paciente. El uso de anestesia regional proporcionó un control del dolor efectivo, evitando las complicaciones asociadas con la anestesia general en esta población de pacientes de alto riesgo.
Referencias
- Schmidt J. Current Classification and Management of Inflammatory Myopathies. J Neuromuscul Dis. 2018;5(2):109–129. https://doi.org/10.3233/JND-180308
- Chu L, Rohekar G. Dermatomyositis. CMAJ. 2019;191(12):E340. https://doi.org/10.1503/cmaj.180947
- Yemul-Golhar S, Bhalerao P, Khedkar S, Shettar S, Kelkar K. Dermatomyositis with scleroderma-overlap syndrome and its anaesthetic implications. Indian J Anaesth. 2011;55(3):316–317. https://doi.org/10.4103/0019-5049.82664
- You A, Kang H, Park S, Kim Y. Delayed recovery of limb muscle power after general anesthesia with cisatracurium in a dermatomyositis patient. J Clin Anesth. 2018;50:59–60. https://doi.org/10.1016/j.jclinane.2018.06.026
- Radeka J, Dragisa M, Vasilijic M, Miroslav M, Jankovic R. Anesthesia and rare neuromuscular diseases. Front Anesthesiol. 2023;2:1–9. https://doi.org/10.3389/fanes.2023.1159436
- Marsj S, Ross N, Pittard A. Neuromuscular disorders and anaesthesia. Part 1: generic anaesthetic management. Br J Anaesth. 2011;1(4):115–120. https://doi.org/10.1093/bjaceaccp/mkr020
- Ganta R, Campbell T, Mostafa M. Anaesthesia and acute dermatomyositis. Br J Anaesth. 1988;60:854–858. https://doi.org/10.1093/bja/60.7.854
- Van den Bersselaar L, Heytens L, Silva H, Reimann J, Tasca G, Díaz-Cambronero O, et al. European Neuromuscular Centre consensus statement on anaesthesia in patients with neuromuscular disorders. Eur J Neurol. 2022;29(12):3486–3507. https://doi.org/10.1111/ene.15526
- Radkowski P, Suren L, Podhorodecka K, Harikumar S, Jamrozik N. A Review on the Anesthetic Management of Patients with Neuromuscular Diseases. Anesth Pain Med. 2023;13(1):e132088. https://doi.org/10.5812/aapm-132088
- van den Bersselaar L, Gubbels M, Jungbluth H, Schouten M, van der Kooi A, Quinlivan R, et al. Perioperative Care for Patients with neuromuscular disorders in the Netherlands - A questionnaire study among Anaesthesiologists, Neurologists and Clinical Geneticists. J Neuromuscul Dis. 2022;9(6):765–775. https://doi.org/10.3233/JND-221512
