Apartados
Resumen
Abstract
Introducción
Resultados
Discusión
Conclusión
Referencias
2. Rivadeneyra-Fernández A
3. Rogel-Manzanares JD
1. Departamento de Anestesiología, Hospital General de Zona Número 14, Instituto Mexicano del Seguro Social, Hermosillo, Sonora.
2. Residente de tercer grado de la especialidad de anestesiología en el Hospital General de Zona Número 14, Instituto Mexicano del Seguro Social, Hermosillo, Sonora México.
3. Departamento de Anestesiología, Hospital General de Zona Número 15, Instituto Mexicano del Seguro Social, Hermosillo Sonora México.
Autor de correspondencia:
Dra. karla Favela Tprres
Anestesia en México 2026;38(2) https://doi.org/10.64222/aem-38-2-2026-017
Fecha de recepción 21 de enero, fecha de revisión 20 de marzo 2026, fecha de publicación mayo 2026
Correo electrónico: karlapft84@gmail.com
Objetivo: Demostrar que el ayuno con líquidos claros dos horas previas al procedimiento anestésico, versus el ayuno total, optimiza el vaciamiento gástrico en pacientes con diabetes mellitus tipo II, sometidos a endoscopia digestiva alta bajo sedación.
Materiales y Métodos: Estudio experimental, aleatorizado, analítico, prospectivo y transversal en pacientes con diabetes mellitus tipo II. Se estudiaron dos grupos de 26 pacientes cada uno: el grupo con maniobra de líquidos claros y el grupo de control. Se recolectó y midió el volumen gástrico durante el procedimiento de endoscopia. Se comparó el volumen gástrico entre grupos con la prueba U-Mann-Whitney.
Resultados: La muestra consiste en 52 mediciones: los pacientes con ayuno con líquidos claros presentaron menor volumen gástrico residual (11,9 mL, o 0,16 mL/kg) y menor incidencia (3,8 %) de residuo gástrico que los pacientes con ayuno total (31,9 mL, o 0,39 mL/kg, y 88,5 % respectivamente).
Conclusiones: El ayuno con líquidos claros optimiza el vaciamiento gástrico en pacientes con diabetes mellitus tipo II. Consideramos que es una maniobra y recomendación segura en este grupo poblacional.
Palabras Clave: Ayuno, diabetes tipo II, vaciamiento gástrico
Abstract
Objective: To demonstrate that clear-fluid fasting two hours prior to an anesthetic procedure, compared to complete fasting, optimizes gastric emptying in patients with type 2 diabetes mellitus undergoing sedated upper gastrointestinal endoscopy.
Materials and Methods: An experimental, randomized, analytical, prospective, cross-sectional study was conducted in patients with type 2 diabetes mellitus. Two groups of 26 patients each were studied: one group received the clear-fluid fasting protocol, and the other served as the control group (complete fasting). Gastric volume was collected and measured during the endoscopic procedure. Gastric volumes between groups were compared using the Mann-Whitney U test.
Results: The sample comprised 52 measurements. Patients in the clear-fluid fasting group exhibited significantly lower residual gastric volume—11.9 mL (0.16 mL/kg)—and a lower incidence (3.8%) of gastric residue compared to those in the complete fasting group, who had a residual volume of 31.9 mL (0.39 mL/kg) and an 88.5% incidence of gastric residue.
Introducción
En 1999, la ASA recomendó en adultos un ayuno de seis horas para sólidos que fueran fácilmente digeridos y un ayuno de dos horas para líquidos claros en aquellos pacientes sin antecedentes de importancia para cirugía electiva. En 2001, la iniciativa del programa Enhanced Recovery After Surgery (ERAS) —por sus siglas en inglés— estableció un protocolo de medidas preoperatorias para optimizar aspectos nutricionales y recomendó soluciones ricas en carbohidratos durante el preoperatorio. En el protocolo ERAS se implementó la pauta de líquidos claros (té de manzanilla, agua natural, gelatina de agua y bebidas carbonatadas o con electrolitos) hasta dos horas antes del procedimiento electivo en una cantidad de 200 mL como cantidad máxima. Ellos demostraron en sus estudios los beneficios de aplicar esta pauta: menor incidencia de estómago lleno, menores cambios hemodinámicos durante la cirugía, menor tiempo de recuperación y el egreso del hospital 2,3
Investigaciones sobre la fisiología de la motilidad y secreción gástrica en períodos de ayuno han demostrado que después de un período largo de ayuno se incrementa el contenido gástrico y disminuye el pH. Por el contrario, la ingesta de agua o líquidos claros dos horas antes de la anestesia disminuye el contenido gástrico y aumenta el pH por efecto de lavado y arrastre del ácido clorhídrico. El riesgo de neumonitis por broncoaspiración es mayor con un volumen gástrico >0,4 mL/kg y un pH <2,5 (4). En el paciente con diabetes mellitus tipo 2 existe la posibilidad de gastroparesia según el tiempo de evolución de la enfermedad, lo que conlleva un mayor tiempo de vaciamiento gástrico. Sin embargo, se ha detectado que el retraso es mucho mayor para sólidos que para líquidos, por lo cual las guías americanas y europeas indican que en el paciente con diabetes mellitus tipo 2 se pueden seguir las mismas indicaciones de ayuno preoperatorio que las de los adultos sin diabetes mellitus 5,7. Privar de alimentos y bebidas por horas excesivas no solo genera mayor riesgo de broncoaspiración en adultos sanos; las implicaciones metabólicas y fisiológicas son preocupantes y no debemos menospreciar que también incrementa la sensación de sed, hambre, incomodidad o ansiedad, así como alteraciones hemodinámicas durante la inducción anestésica 8. La mayoría de los estudios que han evaluado el contenido gástrico han utilizado técnicas de estimación o visualización indirecta como la aspiración con sonda orogástrica o mediante ultrasonido. La ventaja de nuestro estudio es la evaluación y medición directa después de una carga oral de líquidos claros a través de ciertos pasos que seguimos en nuestra metodología, como la aspiración primaria del contenido gástrico residual 9. Objetivo general Demostrar que el ayuno con líquidos claros 2 horas previas al procedimiento anestésico, comparado con el ayuno total, optimiza el vaciamiento gástrico en pacientes con diabetes mellitus tipo 2 sometidos a endoscopia digestiva alta bajo sedación. Objetivos específicos 1. Establecer la proporción de pacientes de cada grupo con residuo gástrico elevado (≥25 mL) como definición operacional durante la endoscopia. 2. Demostrar que la implementación de líquidos claros 2 horas antes del procedimiento reduce la presentación de hipotensión transanestésica. 3. Establecer si la pauta con líquidos claros reduce el tiempo de egreso hospitalario. 4. Medir la cifra de glucosa perioperatoria como reflejo de la resistencia a la insulina en los grupos de estudio. Material y métodos Diseño y tipo de estudio: • De acuerdo con el tipo de estudio: Ensayo clínico aleatorizado • De acuerdo con el grado de control de las variables: Experimental • De acuerdo con el objetivo: Analítico • De acuerdo con el momento en que se obtuvieron los datos: Prospectivo • De acuerdo con el número de veces que se midió la variable: Transversal Estudio realizado en el Hospital General de Zona No. 14 del IMSS, en Hermosillo, Sonora, en el servicio de endoscopias digestivas, posterior a la aprobación del Comité Local de Ética en investigación (Registro: R-2024-2601-134). Se estudiaron dos grupos: el grupo A, conformado por pacientes diabéticos tipo 2, con riesgo anestésico-quirúrgico ASA II y III, programados para endoscopia digestiva alta, debido a que se encontraban en estudio por dispepsia y síntomas de enfermedad por reflujo gastroesofágico. El grupo de intervención (A) recibió un esquema de ayuno con líquidos claros y el grupo B (grupo control) recibió un esquema de ayuno estándar de ocho horas previas al procedimiento anestésico. La asignación de grupo fue aleatorizada mediante el software Jerrydallal. 52 participantes ingresaron al estudio, de acuerdo con el cálculo del tamaño de muestra. Ambos grupos contaban con glucemias en metas y bajo tratamiento, y compartían diagnósticos similares bajo criterios de inclusión. Dos horas antes del inicio del estudio, se confirmó la arquitectura metodológica, la población basal y la maniobra de intervención, y se firmó la carta de consentimiento informado. Los pacientes asignados al grupo con líquidos claros recibieron 200 mL de gelatina de agua 2 horas previas al procedimiento; todos los pacientes programados para endoscopia acudieron a valoración preanestésica con anterioridad. En la hoja de recolección de datos se registraron signos vitales, grado de ansiedad, glucometría capilar (tres tomas: antes, durante y después del estudio), independientemente del grupo. Al cumplirse las dos horas, se ingresó al paciente para realizarse la endoscopia en posición semifowler. Se inició monitoreo tipo I y se colocaron cánulas nasales para oxígeno suplementario (2 L). Una vez logrado el plano anestésico bajo sedación grado II ASA, se inició la endoscopia por el médico endoscopista, quien observó el residuo gástrico y la calidad de imagen del estudio. Posteriormente, se realizó la aspiración del residuo y su vaciado en frasco recolector para su medición. Se documentaron, para su posterior análisis, datos como hipotensión, náuseas y vómito postoperatorio, así como el tiempo de estancia en el área de recuperación. Se realizaron pruebas de normalidad a variables numéricas y pruebas paramétricas y no paramétricas de análisis inferencial. En el análisis descriptivo, las variables categóricas o cualitativas se resumieron en frecuencia y proporción. Para el análisis inferencial y comprobación de hipótesis, se compararon medias o medianas de vaciamiento gástrico, glucosa perioperatoria, edad e índice de masa corporal (IMC) mediante prueba t de Student o U-Mann-Whitney según la distribución encontrada. La comparación de variables cualitativas (hipotensión transoperatoria, género y estado físico) fue analizada mediante prueba de Chi-cuadrado con corrección de Yates o con prueba exacta de Fisher. Se consideró una p < 0,05 como significancia estadística. Para identificar diferencias entre la prevalencia de residuo gástrico elevado (>25 mL), se aplicó la prueba de Fisher y se estimó el riesgo relativo (RR) para establecer si el ayuno con líquidos claros fue un factor protector o de riesgo, considerándose estadísticamente significativo si el intervalo de confianza era igual o superior al 95 %.
Población de estudio: Cualquier paciente sometido de manera electiva a endoscopia digestiva alta bajo sedación en el Hospital General de Zona No. 14 de Hermosillo, Sonora.
Periodo de reclutamiento: 03 de enero de 2025 al 28 de febrero de 2025.
Criterios de selección:
Grupo de pauta de ayuno preoperatorio: «Ayuno con líquidos claros» (Variable 4)
• Criterios de Inclusión:
1. Diabetes mellitus tipo 2 sin complicaciones crónicas, como retinopatía diabética.
2. Programado para endoscopia digestiva alta electiva, independientemente del motivo de la endoscopia.
3. 18 a 65 años.
4. Ambos géneros.
5. Aceptar voluntariamente participar en el estudio mediante el proceso de consentimiento informado y la firma de la carta de consentimiento informado.
6. Estado físico ASA II o III.
7. Pauta de ayuno con líquidos claros: Consumo de líquidos claros 2 horas previas al procedimiento anestésico.
• Criterios de Exclusión:
1. Paciente con prediabetes.
2. Diagnóstico de acalasia.
3. Diagnóstico asociado a hernia hiatal.
4. Tumor gástrico conocido.
5. Obstrucción intestinal.
6. Enfermedad renal crónica.
7. Uso de análogos de los receptores de GLP-1.
• Criterios de Eliminación:
1. Evidencia de falta de apego a la indicación de líquidos claros.
2. Visualización de tumor gástrico durante la endoscopia.
3. Visualización de hernia hiatal durante la endoscopia.
4. Paciente que retire su consentimiento o desee abandonar el estudio.
Grupo de pauta de ayuno preoperatorio: «Ayuno total» (Variable 4)
• Criterios de Inclusión:
1. Diabetes mellitus tipo 2 sin complicaciones crónicas, como retinopatía diabética.
2. Programado para endoscopia digestiva alta electiva, independientemente del motivo de la endoscopia.
3. 18 a 65 años.
4. Ambos géneros.
5. Aceptar voluntariamente participar en el estudio mediante el proceso de consentimiento informado y la firma de la carta de consentimiento informado.
6. Estado físico ASA II o III.
7. Pauta de ayuno total: Práctica de ayuno estándar del hospital, donde deben permanecer en ayuno con 8 o más horas para sólidos y líquidos.
• Criterios de Exclusión:
1. Paciente con prediabetes.
2. Diagnóstico de acalasia.
3. Diagnóstico asociado a hernia hiatal.
4. Tumor gástrico conocido.
5. Obstrucción intestinal.
6. Enfermedad renal crónica.
7. Uso de análogos de los receptores de GLP-1.
• Criterios de Eliminación:
1. Evidencia de falta de apego a la indicación de líquidos claros.
2. Visualización de tumor gástrico durante la endoscopia.
3. Visualización de hernia hiatal durante la endoscopia.
4. Paciente que retire su consentimiento o desee abandonar el estudio.
Cegado: Debido a la naturaleza de la intervención, no fue posible realizar el cegamiento de los participantes, ya que los pacientes asignados al grupo de líquidos claros debían ingerir de manera consciente 200 mL de gelatina de agua dos horas previas al procedimiento, lo cual implicaba necesariamente su conocimiento de la intervención. En cuanto al equipo investigador, las anestesiólogas responsables de la sedación y coordinación del estudio conocían la asignación de los pacientes para asegurar el cumplimiento del protocolo y verificar la ingesta del líquido claro previo al procedimiento. Sin embargo, se implementó un cegamiento del evaluador: el médico endoscopista encargado de la valoración y aspiración del contenido gástrico desconocía la asignación del grupo, y la cuantificación del volumen residual se realizó de forma objetiva mediante medición directa en un recipiente graduado. Asimismo, el manejo anestésico se estandarizó para todos los pacientes, independientemente del grupo asignado, con el objetivo de minimizar sesgos de desempeño y preservar la validez interna del estudio.
Control de contaminación en la medición del volumen gástrico: Con el objetivo de evitar la sobreestimación del volumen gástrico por contaminación con saliva o secreciones orofaríngeas, la medición se realizó inmediatamente tras la introducción del endoscopio, previo a la insuflación de aire o la instilación de líquidos, lo cual permitió obtener el contenido gástrico en condiciones basales. Se procuró minimizar el arrastre de secreciones mediante aspiración inicial dirigida exclusivamente al contenido intragástrico bajo visualización directa. No se realizó lavado gástrico previo a la medición, con el fin de evitar la dilución o el incremento artificial del volumen recolectado. Asimismo, la cuantificación se efectuó mediante aspiración continua hasta lograr el vaciamiento completo visible del contenido gástrico, depositándolo en un recipiente graduado para su medición objetiva. Estas medidas permitieron reducir el riesgo de contaminación y mejorar la precisión de la variable principal.
Muestra: Pacientes sometidos a endoscopia digestiva alta bajo sedación en el Hospital General de Zona No. 14 de Hermosillo, Sonora, que cumplan con los criterios de selección. Muestreo: Probabilístico, aleatorio simple, por software (http://www.000000000000jerrydallal.com/random/random_block_size_r.h).
El sexo masculino representó el 53,8 % (n=28) y el sexo femenino el 46,2 % (n=24). La edad promedio fue de 55,5 años (RIQ 47-62 años). Se incluyeron pacientes con riesgo ASA II y III: el 92,3 % (n=48) correspondían a ASA II y el 7,7 % (n=4) a ASA III. La media de peso fue de 78,8 ± 9,5 kg y la de IMC fue de 27,7 ± 3,4 kg/m². La mediana de glucosa perioperatoria fue de 130 mg/dL (RIQ 111-154). Se recolectó un contenido gástrico de 23,9 mL mediante endoscopia digestiva alta (RIQ 11,8-31,9 mL), y el volumen residual medido objetivamente en un recipiente graduado fue de 0,30 mL/kg (RIQ 0,16-0,39 mL/kg). La mediana para el tiempo de egreso hospitalario fue de 30 minutos (RIQ 30-35 minutos).
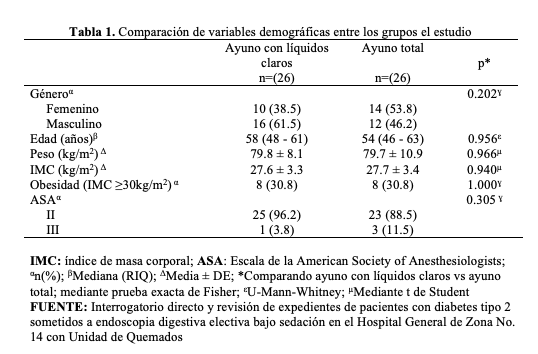
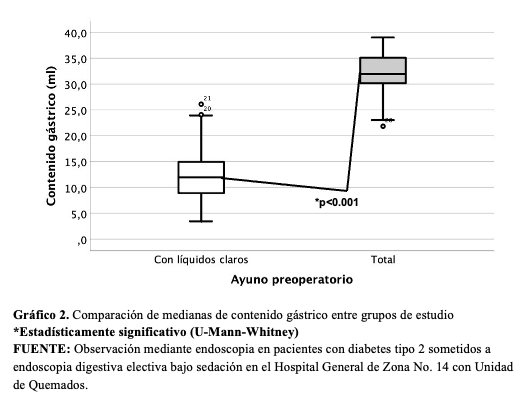
Las diferencias en la glucemia perioperatoria entre el grupo de ayuno con líquidos claros (125 RIQ 110-139) y con ayuno total (139 RIQ 114-169) no logró la significancia estadística (U-Mann-Whitney, p= 0.140). La cantidad de contenido gástrico medido en mililitros fue menor en el grupo de ayuno con líquidos claros (11.9 RIQ 8.5-15.5) en comparación con el de ayuno total (31.9 RIQ 29.8-35.1) (U-Mann-Whitney, p<0.001). El volumen residual en mL/kg también fue menor en el grupo de ayuno con líquidos claros (0.16 RIQ 0.10-0.19) en comparación con el de ayuno total (0.39 RIQ 0.37-0.42) (U Mann-Whitney, p<0.001). (Gráficos 1, 2 y 3).
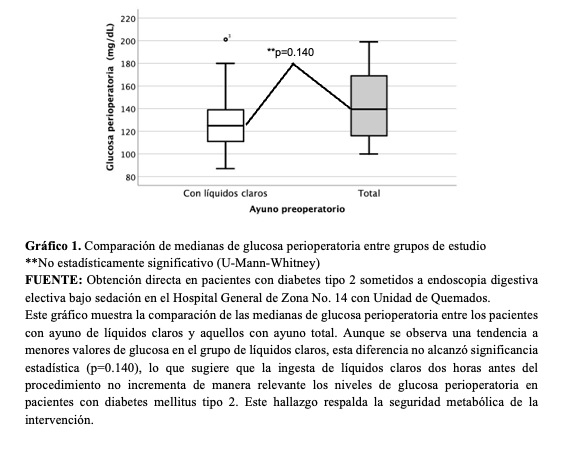
En este gráfico se comparan las medianas del contenido gástrico medido en mililitros entre ambos grupos. Se observa una reducción significativa en el volumen gástrico en el grupo de líquidos claros en comparación con el ayuno total (p<0.001). Este resultado indica que la ingesta de líquidos claros no solo no incrementa el contenido gástrico, sino que se asocia con un menor volumen residual, lo cual es clínicamente relevante al disminuir el riesgo de broncoaspiración.
El gráfico muestra la comparación del volumen gástrico ajustado al peso corporal (mL/kg), lo que permite una evaluación más precisa del riesgo clínico. Se identifica una diferencia estadísticamente significativa a favor del grupo de líquidos claros (p<0.001), con valores considerablemente menores en comparación con el ayuno total. Este hallazgo refuerza que la intervención optimiza el vaciamiento gástrico y reduce el riesgo de estómago lleno en términos ajustados al peso del paciente.
En el grupo de pacientes con ayuno total se observó una prolongación en su egreso hospitalario (35 RIQ 30-35 minutos) en comparación con los pacientes con líquidos claros (30 RIQ 30-35 minutos) (U-Mann-Whitney, p=0.018). La hipotensión fue más frecuente en pacientes con ayuno total 23.1% (n=6) que en pacientes con líquidos claros 3.8% (n=1), esta diferencia fue estadísticamente significativa (prueba exacta de Fisher, p=0.05) (gráfico 4). En la tabla 2 se resumen: glucosa perioperatoria, contenido y vaciamiento gástrico, tiempo de egreso e hipotensión entre ambos grupos.
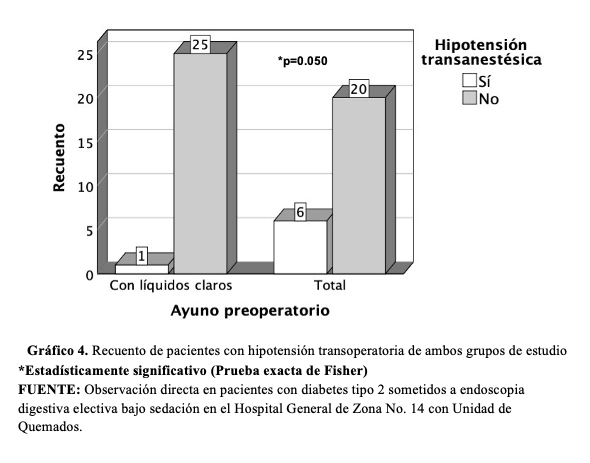
Este gráfico presenta la frecuencia de hipotensión transoperatoria en ambos grupos. Se observa una mayor proporción de eventos en el grupo de ayuno total (23.1%) en comparación con el grupo de líquidos claros (3.8%), con diferencia estadísticamente significativa (p=0.05). Este resultado sugiere que el ayuno prolongado podría asociarse con mayor inestabilidad hemodinámica, mientras que la ingesta de líquidos claros parece tener un efecto protector en este contexto.

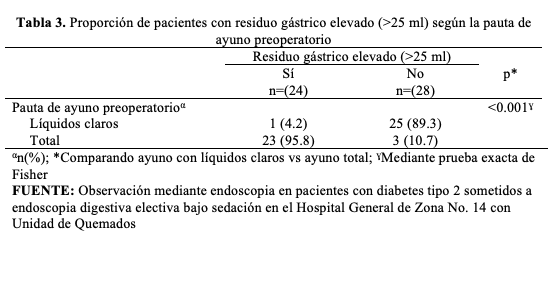
Dado que los pacientes del grupo con pauta de líquidos claros presentaron menor volumen residual que los del grupo con ayuno total (>8 horas) se consideró que la maniobra de intervención optimizó el vaciamiento gástrico de manera estadísticamente significativa. La incidencia de residuo gástrico elevado (>25 mL) fue mayor en pacientes con ayuno total 88.5 % (n=23) en comparación con ayuno con líquidos claros 3.8 % (n=1), esta diferencia fue estadísticamente significativa. La pauta de ayuno con líquidos claros fue un factor protector para residuo gástrico elevado (> 25 mL), reduciendo hasta 2 veces el riesgo (RR 0.043 IC95 % 0.006 – 0.299) (Tabla 3).
Aún es más infrecuente en población diabética debido al concepto del retardo en el vaciamiento gástrico que puede ocurrir por alteraciones de la motilidad a causa de la neuropatía diabética. Sin embargo, se ha demostrado que en pacientes con diabetes mellitus el retraso del vaciamiento gástrico es mucho mayor para sólidos que para líquidos, por lo que las recomendaciones internacionales indican seguir las mismas pautas de ayuno preoperatorio que las de los adultos sin diabetes mellitus 11,13.
Lo cual parece contradecir lo observado por Yagci y cols (2008) en 70 pacientes programados para colecistectomía o tiroidectomía, donde una carga oral de un fluido rico en carbohidratos 2 horas antes de la anestesia no demostró mejorar los niveles de glucosa ni provocar una diferencia en el pH ni en el volumen gástrico residual. Sin embargo, la obtención del contenido gástrico fue mediante aspiración con una sonda sin visualización directa del contenido gástrico, a diferencia de nuestro estudio que fue a través de endoscopia, lo cual permite obtener de manera más confiable el contenido gástrico 14.
Zhou y cols (2017) observaron que los pacientes con diabetes mellitus requerían mayor tiempo para un vaciamiento gástrico completo posterior a 2 horas de carga oral de líquidos claros, en comparación con pacientes sin diabetes. También detectaron un mayor porcentaje de pacientes con “estómago lleno” al evaluarlo mediante ultrasonido. No observaron diferencias al considerar IMC, tratamiento antidiabético ni el antecedente de neuropatía periférica o autonómica, pero sí con retinopatía diabética. Esto no coincide con nuestros resultados; sin embargo, tal vez hubiera sido interesante identificar casos de neuropatía, retinopatía o algún otro parámetro de enfermedad más avanzada 10.
Por lo cual, ellos concluyeron que no había diferencias y que se deben seguir las guías de ayuno en pacientes con obesidad. Y aunque excluyeron pacientes con diabetes mellitus, sus hallazgos refuerzan lo observado en nuestro estudio, donde se observa que la carga oral no incrementa el volumen gástrico residual en pacientes con factores de riesgo como obesidad y/o diabetes. De hecho, podemos contrastar que, en nuestro estudio, a pesar de tener diabetes, los pacientes presentaron menor volumen gástrico residual que en el de Maltby y cols (11,9 mL vs 30 mL) en pacientes con carga de líquidos claros 8.
Sherwin y cols (2023) demostraron que el uso de Semaglutide, un análogo de los receptores de GLP-1, puede afectar el vaciamiento gástrico para sólidos y con menor intensidad para líquidos claros. Hoy en día se sugiere suspender el medicamento previo a la cirugía, por lo que se excluyeron pacientes que estuvieran bajo tratamiento con análogos de los receptores de GLP-1 15.
Es importante considerar que la muestra se conformó por pacientes ASA II y ASA III. En situaciones de mayor descontrol de la enfermedad o mayor tiempo de evolución y comorbilidad asociada, como complicaciones crónicas, recomendamos mayor discreción.
La evidencia disponible hoy en día sugiere el apego a pautas de ayuno reducidas, salvo casos especiales, en pacientes con Diabetes Mellitus se ha demostrado un vaciamiento gástrico similar a pacientes sin Diabetes e incluso que las pautas de ayuno con líquidos claros son seguras y benéficas.
También hay que considerar las técnicas utilizadas en otras investigaciones para evaluar el volumen gástrico residual, una ventaja importante de nuestro estudio es la cuantificación mediante endoscopia y no por ultrasonido o incluso con aspiración por sonda ya que a través de la endoscopia es posible corroborar la aspiración completa del contenido gástrico.
Con los hallazgos de este estudio se demuestra que el ayuno con líquidos claros optimizó el vaciamiento gástrico al analizar mediante obtención directa por endoscopia un menor volumen gástrico residual y de hecho ser un factor protector para un volumen residual elevado. También se observó mejores cifras de glucosa capilar preoperatoria, aunque no de manera estadísticamente significativa. El tiempo de egreso también fue menor.
El ayuno con líquidos claros beneficia claramente al paciente frente al ayuno total que se practica rutinariamente.
Referencias:
- Pontes JPJ, Mendes FF, Vasconcelos MM, Batista NR. Evaluation and perioperative management of patients with diabetes mellitus. A challenge for the anesthesiologist. Brazilian Journal of Anesthesiology (English Edition) [Internet]. 2018 Jan [citado abril 2024];68(1):75–86. DOI: 1016/j.bjan.2017.04.017
- Gomez Laura-Julian, Fuentes-Coronel Ana, Lopez-Ramos Carmen, Ochoa-Sangrador Carlos, Fradejas-Salazar Paola, Martin-Garrido Eva et al . Ensayo clinico comparando propofol versus propofol mas midazolam en endoscopia diagnostica en pacientes de bajo riesgo anestesico. Rev. Esp. Enferm. Dig. [Internet]. 2018 Nov [Citado Abril 2024]; 110( 11 ): 691-698. Disponible en: https://dx.doi.org/10.17235/reed.2018.5289/2017
- Sarin A, Chen LL, Wick EC. Enhanced recovery after surgery—Preoperative fasting and glucose loading—A review [Internet]. Vol. 116, Journal of Surgical Oncology. John Wiley and Sons Inc.; 2017 [Citado Abril 2024]. p. 578–82. DOI: 1002/jso.24810
- Smith I, Kranke P, Murat I, Smith A, O’Sullivan G, Søreide E, et al. Perioperative fasting in adults and children: Guidelines from the european society of anaesthesiology. Eur J Anaesthesiol [Internet]. 2011 [c Citado Abril 2024];28(8):556–69. DOI: 1097/EJA.0b013e3283495ba1
- Ljungqvist O, Søreide E. Preoperative fasting. British Journal of Surgery [Internet]. 2003 Apr 1 [Citado Abril 20246];90(4):400–6. DOI: 1002/bjs.4066
- Folcini M, Álvarez C, Tejada-Pérez P. Guías de la Federación Argentina de Asociaciones Anestesia, Analgesia y Reanimación para el ayuno perioperatorio en pacientes adultos y pediátricos en procedimientos 2015 electivos: Actualización 2022 [Internet]. 2022 [Citado Abril 2024]. Disponible en: https://www.anestesia.org.ar/assets/downloads/articles/458/301-GUIAAYUNO2022-4.pdf
- Jellish WS, Kartha V, Fluder E, Slogoff S. Effect of Metoclopramide on Gastric Fluid Volumes in Diabetic Patients Who Have Fasted before Elective Surgery. Anesthesiology [Internet]. 2005 [Citado Abril 2024];102:904–9. Disponible en: http://pubs.asahq.org/anesthesiology/article-pdf/102/5/904/654267/0000542-200505000-00007.pdf
- Maltby JR, Pytka S, Watson NC, Cowan RA, Fick GH. Drinking 300 mL of clear fluid two hours before surgery has no effect on gastric fluid volume and pH in fasting and non-fasting obese patients. Can J Anaesth [Internet]. 2004 Feb[Citado Abril 2024];51(2):111-5. DOI: 1007/BF03018767
- Lee S, Sohn JY, Lee HJ, Yoon S, Bahk JH, Kim BR. Effect of pre-operative carbohydrate loading on aspiration risk evaluated with ultrasonography in type 2 diabetes patients: a prospective observational pilot study. Sci Rep [Internet]. 2022 Oct 20[Citado Abril 2024];12(1):17521. DOI: 1038/s41598-022-21696-1
- Zhou L, Yang Y, Yang L, Cao W, Jing H, Xu Y, Jiang X, Xu D, Xiao Q, Jiang C, Bo L. Point-of-care ultrasound defines gastric content in elective surgical patients with type 2 diabetes mellitus: a prospective cohort study. BMC Anesthesiol [Internet]. 2019 Oct 10[Citado Abril 2024];19(1):179. DOI: 1186/s12871-019-0848-x
- Elsayed NA, Aleppo G, Aroda VR, Bannuru RR, Brown FM, Bruemmer D, et al. 2. Classification and Diagnosis of Diabetes: Standards of Care in Diabetes—2023. Diabetes Care [Internet]. 2023 Jan 1 [citado abril 2024];46(1):S19–40. DOI: 2337/dc23-S002
- Banday MZ, Sameer AS, Nissar S. Pathophysiology of diabetes: An overview. Avicenna J Med [Internet]. 2020 Oct [citado abril 2024];10(04):174–88. DOI: 4103/ajm.ajm_53_20
- Nazar CJ, Christian H, González A. Manejo preoperatorio de pacientes con Diabetes Mellitus. Rev Chil Cir [Internet]. 2013 [citado abril 2024];65:354–9. DOI: http://dx.doi.org/10.4067/S0718-40262013000400013
- Yagci G, Can MF, Ozturk E, Dag B, Ozgurtas T, Cosar A, Tufan T. Effects of preoperative carbohydrate loading on glucose metabolism and gastric contents in patients undergoing moderate surgery: a randomized, controlled trial. Nutrition [Internet]. 2008 Mar [Citado Abril 2024];24(3):212-6. DOI: 1016/j.nut.2007.11.003
- Sherwin M, Hamburger J, Katz D, DeMaria S Jr. Influence of semaglutide use on the presence of residual gastric solids on gastric ultrasound: a prospective observational study in volunteers without obesity recently started on semaglutide. Can J Anaesth [Internet]. 2023 Aug[Citado Abril 2024];70(8):1300-1306. English. DOI: 1007/s12630-023-02549-5
