Apartados
Introducción
Referencias
Dra. Leslian Janet Mejía Gómez
Unidad Médica de Alta Especialidad de Traumatología y Ortopedia “Lomas Verdes” IMSS.
Unidad de Cuidados Intensivos de Reanimación Post quirúrgica y Soporte Multiorgánico, Hospital General de México Dr. Eduardo Liceaga
Anestesia en México 2026; 38(2): https://doi.org/10.64227/aem-38-2-2026-022
Fecha de recepción marzo 03 del 2026, fecha de aceptación abril 04 del 2026, fecha de publicación mayo del 2026
Introducción
La sedación es un componente esencial en el manejo de los pacientes ingresados en las Unidades de Cuidados Intensivos (UCI) y constituye una piedra angular en la atención del paciente crítico. En los últimos años, los anestesicos volatiles se han utilizado cada vez más como alternativa para la sedación inhalatoria en pacientes con ventilación mecánica invasiva, especialmente cuando se requiere sedación profunda con recuperación rápida. La práctica actual de la sedación intravenosa en cuidados intensivos, se administran al 85 % de los pacientes en la UCI para facilitar la tolerancia a la ventilación mecánica, los procedimientos invasivos y para el control del dolor y la ansiedad. Entre los más utilizados son las benzodiazepinas y el propofol, sin embargo, estos agentes se asocian con sobredosis de sedación en el 40-60 % de los casos, lo que puede conducir a una intubación prolongada, delirio e inestabilidad hemodinámica. (9-11)
Existe evidencia creciente de que los anestésicos volátiles se asocian con tiempos de extubación más rápidos, mejor estabilidad cardiovascular y menor toxicidad orgánica en comparación con los sedantes intravenosos tradicionales en sedación a corto plazo.14 Su uso UCI requere sistemas especializados de administración y eliminación, así como capactación del personal y aceptación cultural, que tiene como objetivo evaluar la seguridad, la viabilidad de administrar agentes volátiles para la sedación a largo plazo de pacientes en la UCI. Una de las principales ventajas de estos agentes es su metabolismo y minima acumulación, lo que permite un control preciso del nivel de sedación y una recuperación rápida y predecible. 14 Actualmente se disponen de dos dispositivos, uno diseñado para la administración de los agentes inhalatorios isoflurano y sevoflurano y el otro dispositivo para la utilización de desflurano adaptados a los ventiladores estándar de cuidados críticos.2
El delirio se asocia con una estadía hospitalaria prolongada, mayor UCI y costos hospitalarios (39 y 31 %, respectivamente) y contribuye a la disfunción cognitiva a largo plazo.5-8 La sedación de la UCI basada en anestésicos volátiles como el isoflurano, sevoflurano o desflurano, estos medicamentos tienen una larga tradición de uso dentro del quirófano para proporcionar anestesia general, sin embargo son actualmente una alternativa posible a los sedantes convencionales, que tiene lugar mediante la acción de anestésicos inhalatorios, si bien a una dosis inferior en UCI en comparación en el perioperatorio utilización de desflurano adaptados a los ventiladores estándar de cuidados críticos.
Sedacion Óptima en la UCI
La sedación subóptima en pacientes críticos se asocia con mayor morbilidad, mortalidad y costos hospitalarios. En México, el costo diario de un paciente ventilado en la UCI del sector público oscila entre $54,000 y $56,000 pesos,de acuerdo a la aprobacion de los costos unitarios por nivel de atencion medica actualizado en el 2022 por el Instituto Mexicano del Seguro Social (IMSS) lo que la prolongación innecesaria de la ventilación mecánica representa un impacto económico significativo.3
Las benzodiacepinas, como el midazolam, se asocian con una alta incidencia de delirium, que puede afectar hasta al 80% de los pacientes críticos. Durante su estancia en la UCI, el paciente experimenta ansiedad, dolor y disconfort, lo que puede desencadenar alteraciones fisiológicas como taquicardia, aumento del consumo de oxígeno y disfunción inmunológica.5
La sedación profunda debe reservarse para situaciones específicas como síndrome de distrés respiratorio agudo (SDRA), asincronías ventilatorias, posición prono, estatus epiléptico o hipertensión intracraneal. Se recomienda priorizar una sedación ligera, guiada por objetivos, con evaluación continua del dolor, sedación y delirium.
El enfoque moderno incluye estrategias como el concepto eCASH y el paquete ABCDEF-R, que han demostrado reducir la incidencia de delirium, los días de ventilación mecánica y mejorar los resultados a largo plazo. 6-8
Se desarrolló el concepto de eCASH: Es la implementación temprana para controlar y prevenir el dolor, la ansiedad, la agitación, el delirium y la inmovilización, y promulgar la atención centralizada en el paciente(6). El delirium puede ser considerado una forma de disfunción orgánica aguda caracterizada por trastornos en la atención, disfunción cognitiva, desorganización del pensamiento y trastornos del estado de conciencia. Se caracteriza por presentar un comienzo agudo y un curso fluctuante. El delirium es habitualmente reversible, y su aparición está asociada tanto a factores relacionados con los antecedentes del paciente, así como a variables relacionadas con la internación en la UCI. se asocia con una estadía hospitalaria prolongada, mayor UCI y costes hospitalarios (39 y 31 %, respectivamente) y contribuye a la disfunción cognitiva a largo plazo.es una entidad clínica muy frecuente en la UCI. La puesta en acción de las distintas medidas destinadas a disminuir la incidencia de delirium en forma de “paquete de medidas” o “bundle” parece tener mayor impacto que cuando estas medidas se utilizan por separado. El paquete “enfoque ABCDEF” (Awakening and Breathing Coordination, Delirium assessment, Early exercise ,mobilization , Family: Actualmente Analgesia y la sedación en pacientes con SDRA, se debe considerar un paquete “ABCDEF-R” (R = control del impulso respiratorio) evitar el uso innecesario de opioides, sedantes y bloqueadores neuromusculares que pueden retrasar los días de ventilador, despertar y coordinación respiratoria, monitoreo del delirium y ejercicio y movilización precoz 7, donde promovían la suspensión diaria y transitoria de los sedantes, una sedación superficial, la asistencia ventilatoria en modo espontáneo con pruebas diarias de ventilación espontánea, el monitoreo diario de la presencia de delirium y la movilización temprana, un estudio de cohorte, prospectivo que mostró que la implementación de este paquete de medidas reducía la probabilidad de desarrollar delirium. 7-8. La medición del dolor, de la sedación y del delirio se puede realizar a través de diversos instrumentos clínicos que han sido validados, incluso a través del índice biespectral (BIS) en pacientes con bloqueadores neuromuscularmente. La evaluación del dolor, por ejemplo, ha demostrado reducir el número de días de ventilación mecánica y estancia es unidades de críticos, a pesar de esto, la evaluación de la sedación y analgesia no se realiza ni en el 40% de los casos. Estos instrumentos de medida se deben integrar en protocolos de sedación, que reducen la duración de ventilación mecánica y los efectos secundarios debidos a esta. Se debe destacar que la utilización de estos protocolos se basa en las medidas repetidas del nivel de conciencia, para alcanzar el objetivo determinado de sedación.
SEDACION INHALATORIA VS SEDACIÓN INTRAVENOSA
Los medicamentos sedantes intravenosos se usan para ayudar a tolerar la intubación endotraqueal, la ventilación mecánica, los procedimientos invasivos y para controlar la agitación. En este sentido, las benzodiacepinas como el midazolam, propofol, opiodes se han asociado a mayor estancia en unidades de terapia intensiva, aumento en la duración de la ventilación mecánica, aumento del delirio, neumonía asociada a ventilación mecánica, auto extubación y síndrome de abstinencia, suelen conseguir el nivel de sedación deseado con efectividad. los tiempos de despertar prolongados e impredecibles, el metabolismo y la eliminación de los sedantes intravenosos dependen de una función renal y hepática adecuadas.9-11 Los pacientes críticos a menudo tienen varios grados de insuficiencia de la función renal o hepática, lo que contribuye a una eliminación lenta de los medicamentos, y por lo tanto, a tiempos de despertar innecesariamente prolongados y a una recuperación tardía, que a menudo se ve agravado por la sedación excesiva asociada con dosis altas de estos agentes intravenosos, que ocurre en más del 80 % de los pacientes de la UCI 9 Sin embargo, las prácticas de sedación actualizadas con agentes intravenosos basadas en investigaciones, se documentan efectos adversos como la acumulación, tolerancia, retirada, delirio e inestabilidad hemodinámica10. El uso prolongado de propofol se asocia con hipertrigliceridemia, pancreatitis, mioclonías, síndrome de infusión de propofol, que causa insuficiencia cardiaca y renal.11 El exceso de sedación de estos agentes, particularmente con propofol, que disminuye la contractilidad miocárdica, causando vasodilatación disminuyendo el retorno venoso, llevando a la vasodiltacion arterial que requiere la uso ó aumento de fármacos vasoactivos. El midazolam en infusión a las 12 horas se asocia a falla ventricular derecha aguda, con disfunción contráctil y bajo gasto. El uso intenso y prolongado de BDZ es un factor de riesgo asociado a la mortalidad11,12,13
Es el uso de gases halogenados (Sevoflurano, Isoflurano) para la sedación del paciente de UCI mediante un dispositivo de conservación de anestésico Anaconda (Sedana Medical) para isoflorane , sevoflorane Uppsala, Suecia y Mirus para desflorane, isoflorane (Pall Medical, Dreieich, Alemania), que reducen el desgaste del agente volátil y permite el uso de la sedación inhalatoria sin ventiladores mecánicos especiales ni salida exterior de gases, Los anestésicos volátiles tienen muchas propiedades farmacológicas, lo que los convierte en el agente sedante ideal para una sedación inhalatoria, pueden utilizarse como agente único ó asociado a opiáceos u inductores como el Propofol, ketamina etc.. o sustituyendo temporalmente a agentes intravenosos (recuperación de receptores “drug holiday”) 14-15.La sedación insuficiente ocurre en el 30 % de los pacientes, lo que resulta en pacientes agitados demostrando hipercatabolismo y estabilidad hemodinámica con riesgo de autolesión y extubación accidental. El uso de la sedación inhalada en los cuidados intensivos ha sido limitada debido a la falta de familiaridad de los intensivistas con estos agentes.
Los agentes anestésicos volátiles utilizados debido a su farmacocinética favorable como:
- Eliminación rápida a través de la exhalación pulmonar.
- Mecanismos de pre y post acondicionamiento isquémico
- Menor disminución de la motilidad intestinal
- Permiten una extubación planificada.
- Permiten ventanas de sedación.
- Fácil monitorización y dosificación.
- Menor depresión respiratoria a las dosis utilizadas para sedación.
- Ausencia de tolerancia en la administración prolongada (taquifilaxia).
- Escasa acumulación hepática ó renal.
- Independiente de función renal y hepática,
- Varios estudios anteriores también han informado que los agentes volátiles son renoprotectores.
- Tienen un importante efecto broncodilatador. Son útiles en el estatus epiléptico. 14 15 16
PROPIEDADES FARMACOLÓGICAS DE LOS ANESTÉSICOS VOLÁTILES EN EL PACIENTE CRÍTICO.
Los anestésicos volátiles actúan primariamente en las zonas más rostrales del cerebro como la corteza cerebral, e incluso a bajas concentraciones pueden deprimir completamente la consciencia, manteniendo las funciones autonómicas (control térmico, tensión arterial o respiración). La recuperación de la conciencia habitualmente es rápida, y puede haber un corto periodo de excitación. Los anestésicos volátiles preservan el esfuerzo respiratorio espontáneo. Y mitigar el riesgo de atrofia por desuso del diafragma en pacientes con riesgo. El efecto analgésico concomitante disminuye el uso de opioides , la eliminación de los anestésicos volátiles se produce a través de la vía pulmonar incluso con síndrome de dificultad respiratoria aguda (SDRA), independientemente de la función hepática ó renal sin metabolitos activos, en comparación con los anestésicos intravenosos. Todos los anestésicos volátiles se asocian con hipotensión vasodilatadora y depresión miocárdica dependiente de la dosis .16-17
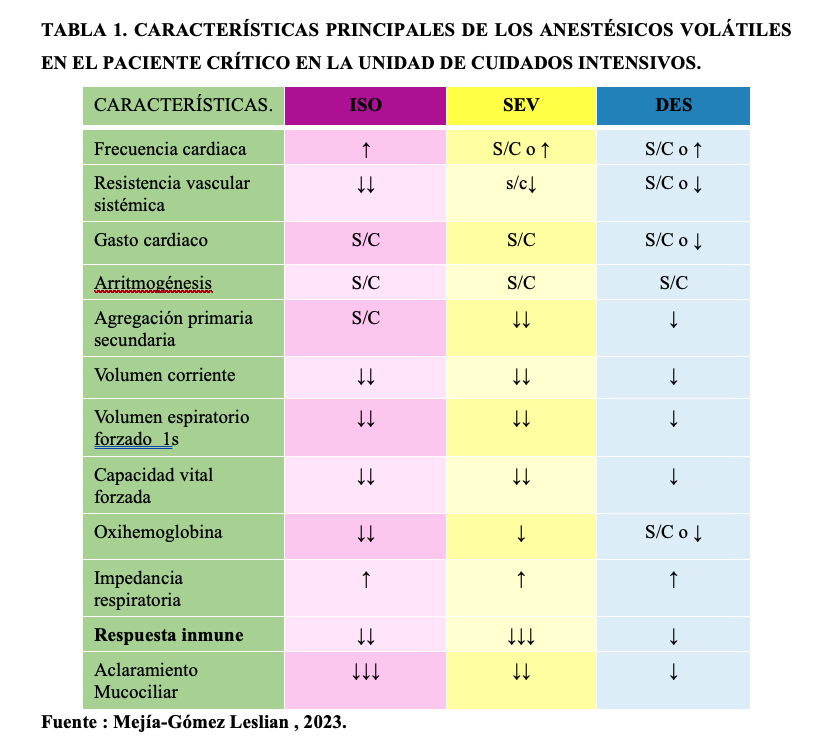
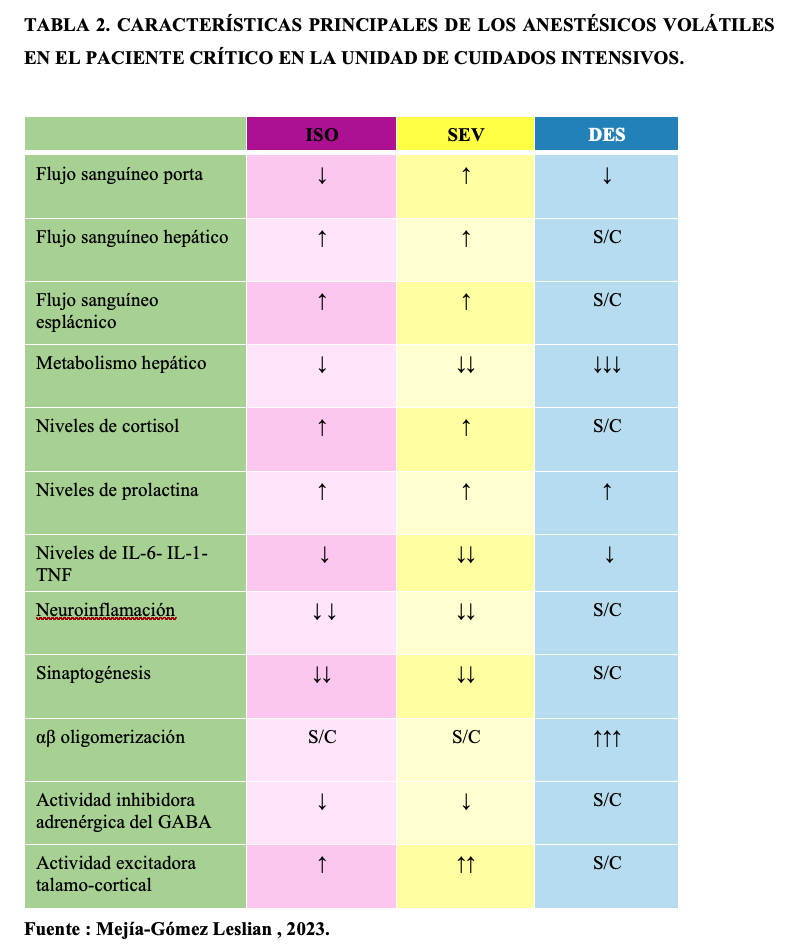
El Sevoflurano e isoflurano tienen escasa solubilidad en sangre por lo que el inicio de acción y la recuperación son rápidos. Tienen efecto hipnótico-sedante, broncodilatador y escasamente analgésico. (Tabla 1-2)
VENTAJAS Y DESVENTAJAS DE LOS ANESTÉSICOS INHALADOS.
SEVOFLORANE.
Ventajas.
- Propiedades antiisquemicas.
- Efecto desinflamatorio.
- Reduce la adhesión plaquetaria intracoronaria.
- Disminuye la producción IL-1, IL-6, IL-8 y TNF
- Dilatan los lechos vasculares pulmonares.
- Menor resistencia de las vías respiratorias a través de la broncodilatación.
- Inhibición de la actividad de neutrófilos.
- No modifica la autorregulación cerebral.
- Disminuye el Consumo metabólico de O2 (2 CAM) 50%
- Mejora la extracción de oxigeno a nivel cerebral.
- Aumenta la oxigenación sistémica .
- Disminuye la fracción de O2 Cerebral
- El sevoflurano a niveles de CAM entre 0,3 y 1,5 no tiene ningún efecto hemodinámico sistémico significativo (contractilidad cardíaca y/o resistencia vascular periférica). Del mismo modo, no influye en la autorregulación cerebral estática y la reactividad cerebrovascular.
- El uso de sevoflurano tras la lesión por isquemia-reperfusión cerebral puede reducir la formación de ROS, aliviar el efecto tóxico del aminoácido excitador, disminuir la sobrecarga de iones de calcio en la célula, mitigando el daño a la función nerviosa. 16-17
Desventajas: El riesgo de nefrotoxicidad por la desfluoración oxidativa de fluoruro inorgánico por el sevoflorane se ve asociado mayor de tres días, la disfunción renal se definió como un aumento de 0,3 mg / dl sobre línea de base, pero el tamaño del efecto combinado de 0,05 mg / dL ( demasiado pequeño para evaluar el efecto sobre la función renal si era significativo 17-18 En cuanto a la creatinina sérica con sedación con sevoflorane en estudios no se observaron diferencias en la creatinina sérica. La incidencia de hipertermia maligna es de 1:5,000 a 1:50,000-100,000 procedimientos anestésicos, aunque rara con el uso de sevoflorane en asociación con succinilcolina, sin embargo en la Unidad de Cuidados Intensivos no se ha reportado en la literatura casos, sin embargo es importante evaluar el riesgo individual de cada paciente antes de su uso. Hipercapnia, se describe mayormente con el uso de sevoflurano, se recomienda no usar sedaciones prolongadas con sevoflurano mayor de tres días. 17-18
ISOFLURANO
El estudio Sedaconda es de momento el ensayo clínico aleatorizado más grande en sedación. Se incluyeron 150 pacientes sedados con isoflurano y 151 con Propofol, a los cuales se les hizo un seguimiento de 30 días después del fin de la sedación. Los resultados del ensayo demostraron que el isoflurano es efectivo para la sedación en UCI, y permitieron la aprobación del isoflurano en Europa como sedante para pacientes críticos. 19
En 2021 tuvo la aprobación de la FDA en Europa del isoflurano para la sedación de pacientes críticos con ventilación mecánica, avalando su eficacia Y seguridad.20-21
Ventajas:
- En relación con la isquemia y preacondicionamiento, mejora la contracción del ventrículo izquierdo.
- Robo coronario (redistribución del flujo sanguíneo colateral)
- Retirado del evento isquémico.
- Disminución del tamaño del infarto.
- Los pacientes con enfermedades cardiovasculares sean específicamente elegibles para el beneficio potencial de la sedación con agentes inhalatorios.
- Liberación de creatinina quinasa mejorando la función miocárdica.
- Preacondicionamiento reduce la neurotoxicidad inducida por glutamato.
N-metil-D-aspartato (NMDA) y -amino-3-hidroxi-5-metil-4-isoxazol propiónico a nivel cerebral.
- Mejoras moderadas y paulatinas en la oxigenación del paciente.
- Aumenta los días sin ventilador.
- Extubación más rápidos tras la interrupción del fármaco, lo que se atribuye a su aclaramiento único a través de la exhalación pulmonar con un metabolismo sistémico insignificante.
- Es ideal por su farmacocinética para sedaciones prolongadas.20-21
Desventajas : Vasodilatación evitar en pacientes con doble vasopresor y dosis altas, en combinación con beta bloqueadores se documenta disminución del cronotropismo y el inotropismo.
DESFLORANE
El coeficiente de partición de sangre/gas de desflurano es bajo, lo que le da mejores propiedades farmacoinéticas con menos acumulación y eliminación más rápida que el isoflurano o Sevoflurano.15 Muchos estudios han demostrado un despertar más rápido especialmente en el obeso, ancianos , cardiópatas, neurocríticos. Ha sido utilizado para sedación inhalada a corto plazo de pacientes postoperados en la Unidad de Cuidados Intensivos, permitiendo tiempos de despertar más rápidos y predecibles en comparación con el Propofol. En un estudio en la unidad de cuidados intensivos en un hospital universitario de Alemania Daume et.al , se evaluaron 139 pacientes bajo ventilación mecánica, un estudio comparativo con Desflurane e isoflurane administrados con el sistema Mirus™ con tiempos similares de sedación, se evaluó el tiempo en despertar y eliminación, el uso de desflurano significativamente acorta los tiempos de eliminación y conduce a un despertar más rápido después de la sedación de pacientes críticos, reportando mayor estabilidad hemodinámica , con menos cambios en el CO2. Gasto cardiaco, favoreciendo la diuresis urinaria. 15
Ventajas:
- Inicio de la recuperación funcional después de la isquemia y reperfusión es más rápida.
- Cardioprotección , preacondicionamiento cardiaco.
- Disminuye la resistencia vascular cerebral
- Conserva el metabolismo cerebral.
- Aumento leve de la presión intracraneana el LCR (conserva la autorregulación del FSC)
- Sensible a los cambios de concentración de CO2.
- El LCR se conserva ante la la hipocapnia y presión del LCR.
- Ideal en pacientes con inestabilidad hemodinámica, con función pulmonar conservada.
Desventajas: En combinación con bloqueadores de calcio, causa disminución del inotropismo y vasodilatación periférica, otra desventaja del desflurane es costoso comparativamente, con una incidencia de broncoespasmo y laringoespasmo mayor , secreciones abundantes evitar en pacientes con SDRA severo, asmáticos. 15
Referencias:
- Jerath A, Ferguson ND, Steel A, Wijeysundera D, Macdonald J, Wasowicz M. The use of volatile anesthetic agents for long-term critical care sedation (VALTS): study protocol for a pilot randomized controlled trial. Trials. 2015;16:560. doi:10.1186/s13063-015-1083-5.
- Georgevici AI, et al. Negative drift of sedation depth in critically ill patients receiving constant minimum alveolar concentration of isoflurane, sevoflurane, or desflurane: a randomized controlled trial. Crit Care. 2021;25(1):141.
- Instituto Mexicano del Seguro Social. Aprobación de los costos unitarios por nivel de atención médica actualizados al año 2022. Diario Oficial de la Federación. 2022.
- Blanchard F, et al. Minimal alveolar concentration for deep sedation (MAC-DS) in intensive care unit patients sedated with sevoflurane: a physiological study. Anaesth Crit Care Pain Med. 2020;39:429–434.
- Burry LD, Cheng W, Williamson DR, Adhikari NK, Egerod I, Kanji S, et al. Pharmacological and non-pharmacological interventions to prevent delirium in critically ill patients: a systematic review and network meta-analysis. Intensive Care Med. 2021;47(9):943–960.
- Vincent JL, Shehabi Y, Walsh TS, Pandharipande PP, Ball JA, Spronk P, et al. Comfort and patient-centred care without excessive sedation: the eCASH concept. Intensive Care Med. 2016;42(6):962–971.
- Sosnowski K, Lin F, Chaboyer W, Ranse K, Heffernan A, Mitchell M. The effect of the ABCDEF bundle on delirium, functional outcomes, and quality of life in critically ill patients: a systematic review and meta-analysis. Int J Nurs Stud. 2023;138:104410.
- Rodríguez-Celis CA, et al. Evidence-based clinical practice guidelines for the management of sedoanalgesia and delirium in critically ill adult patients. Med Intensiva. 2020;44(3):171–184.
- Wyler D, Esterlis M, Dennis BB, Ng A, Lele A. Challenges of pain management in neurologically injured patients: systematic review protocol of analgesia and sedation strategies for early recovery from neurointensive care. Syst Rev. 2018;7(1):104.
- Barends CR, Absalom A, van Minnen B, Vissink A, Visser A. Dexmedetomidine versus midazolam in procedural sedation: a systematic review of efficacy and safety. PLoS One. 2017;12(1):e0169525.
- Martinez RH, Liu KD, Aldrich JM. Overview of the medical management of the critically ill patient. Clin J Am Soc Nephrol. 2022;17(12):1805–1813.
- Domínguez-Rodríguez A, et al. Midazolam versus morphine in acute cardiogenic pulmonary edema patients with and without atrial fibrillation: findings from the MIMO trial. Eur J Emerg Med. 2023;30(2):78–84.
- Domínguez-Rodríguez A, et al. Midazolam versus morphine in acute cardiogenic pulmonary oedema: results of a multicentre, open-label, randomized controlled trial. Eur J Heart Fail. 2022;24(10):1953–1962.
- Jerath A, Panckhurst J, Parotto M, Lightfoot N, Wasowicz M, Ferguson ND, et al. Safety and efficacy of volatile anesthetic agents compared with standard intravenous midazolam/propofol sedation in ventilated critical care patients: a meta-analysis and systematic review. Anesth Analg. 2017;124(4):1190–1199.
- Daume P, Weis J, Bomberg H, Bellgardt M, Volk T, Groesdonk HV, et al. Washout and awakening times after inhaled sedation of critically ill patients: desflurane versus isoflurane. J Clin Med. 2021;10(4):665.
- Chabanne R, et al. Impact of the anesthetic conserving device on respiratory parameters and work of breathing in critically ill patients under light sedation with sevoflurane. Anesthesiology. 2014.
- Chabanne R, et al. Impact of the anesthetic conserving device on respiratory parameters and work of breathing in critically ill patients under light sedation with sevoflurane. Anesthesiology. 2021.
- Kaura V, Hopkins PM. Sevoflurane may not be a complete sigh of relief in COVID-19. Br J Anaesth. 2022.
- Meiser A, et al. Inhaled isoflurane via the anesthetic conserving device versus propofol for sedation of invasively ventilated patients: a randomized controlled trial. Lancet Respir Med. 2021.
- Müller-Wirtz LM, et al. Isoflurane promotes early spontaneous breathing in ventilated intensive care patients: a post hoc subgroup analysis of a randomized trial. Acta Anaesthesiol Scand. 2022;66(3):354–364.
- Krannich A, Leithner C, Engels M, Nee J, Petzinka V, Schröder T, et al. Isoflurane sedation in ICU cardiac arrest patients: a propensity-matched study. Crit Care Med. 2017;45(4):e384–e390.
- Juhász A, et al. Effect of sevoflurane on systemic and cerebral circulation, cerebral autoregulation and CO₂ reactivity. BMC Anesthesiol. 2019;19:109.
- Vanaclocha V, et al. Sedation during neurocritical care. J Neuroanaesthesiol Crit Care. 2019;6:56–61.
- Chen B, et al. Mechanism underlying sevoflurane-induced protection in cerebral ischemia-reperfusion injury. Open Chem. 2021;19:417–425.
