Apartados
Resumen
Abstract
Introducción
Discusión
Referencias
Hipertensión Pulmonar Severa en el Embarazo Manejo Anestésico. Reporte de Caso.
Severe Pulmonary Hypertension in Pregnancy, Anesthetic Management, Clinical Case Report
1Ramírez-Sánchez Pedro Francisco, 2Santiago-Reyes Karen Paulin. 1Médico residente de tercer año de la especialidad en Anestesiología, del Hospital General Dr. Agustín O´Horán, Facultad de Medicina de la Universidad Autónoma de Yucatán (UADY). 2Médico Anestesióloga cardiovascular adscrita al Hospital General Dr. Agustín O´Horán. Mérida, Yucatán.
Anestesia en México 2025; 37(3): 264–268 https://doi.org/10.64221/aem-37-3-2025-029
Fecha de recepción abril 2025, fecha de revisión mayo 2025, fecha de publicación septiembre 2025.
pedro_ramirez@icloud.com
Resumen
heterogénea considerada potencialmente mortal con tasa de supervivencia del 39 % al 77 % a los 3 años. Entre las mujeres en edad reproductiva aproximadamente el 8 % de los cuadros de HP se asocian con el embarazo, los cambios fisiológicos cardiovasculares propios de la paciente gestante se pueden ver comprometidos e impactar negativamente sobre el binomio, por lo que el manejo debe ser multidisciplinario. El objetivo del presente trabajo es exponer un caso clínico de una paciente con hipertensión pulmonar severa, su manejo anestésico y las recomendaciones sobre el mismo. Palabras clave: hipertensión pulmonar, embarazo, anestesia en obstetricia
Abstract
Pulmonary hypertension (PH) is a heterogeneous clinical disease considered life-threatening with 3-year survival rates of 39 % to 77 %. Among women of reproductive age, approximately 8 % of PH cases are associated with pregnancy; the cardiovascular physiological changes of the pregnant patient can be compromised and negatively impact the combination, so management must be multidisciplinary. The objective of this work is to present a clinical case of a patient with severe pulmonary hypertension, her anesthetic management and recommendations regarding it. Keywords: Pulmonary Hypertension, Pregnancy, obstetrics anesthesia
Introducción
La hipertensión pulmonar (HP) es una enfermedad clínica heterogénea, que se define cuando existe una elevación Anestesia en México 2025; Volumen 37 (3) : 264-268 septiembre-diciembre 265 de la presión de la arteria pulmonar media mayor de 25 milímetros de mercurio mm Hg (1). Esta enfermedad se caracteriza por una rigidez en la vasculatura pulmonar secundario a una remodelación patológica que con lleva a insuficiencia cardiaca derecha; considerándose potencialmente mortal con tasas de supervivencia del 68 % al 93 % al año y del 39 % al 77 % a los 3 años (1,2). Entre las mujeres en edad reproductiva aproximadamente el 8 % de los cuadros de HP se asocian con el embarazo (3). La causa más frecuente es secundaria a consecuencias tardías de cardiopatías congénitas como el síndrome de Eisenmenger (1). Es posible que el embarazo inicie la HP en algunas mujeres, sin embargo, es más probable que los síntomas de una enfermedad preexistente se desenmascaren por el estrés hemodinámico secundario a los cambios fisiológicos que se presentan durante el mismo, por la capacidad reducida que tienen este grupo de población para adaptarse a los cambios del sistema cardiovascular y pulmonar en un lecho que ya se encuentra comprometido; exacerbándose aún más durante las semanas 20 a la 24 , en la primera semana del tercer trimestre y en el postparto, ya que son los momentos donde ocurren los cambios hemodinámicos más significativos; por lo que se debería informar a este grupo de población con diagnóstico de HP, sobre el uso de métodos anticonceptivos por la alta tasa de morbimortalidad que conlleva un embarazo (3).
Caso clínico
Se trata de paciente femenino de 40 años con diagnóstico de HP de 10 años de evolución diagnosticado por clínica secundario a disnea, sin seguimiento desde hace tres años. Manejo médico previo con sildenafil, el cual suspendió una vez se confirmó embarazo, tienen antecedente de tres embarazos previos que terminaron en abortos espontáneos, sin embargo, refiere no conocer la causa primaria de su hipertensión pulmonar. Inicia su padecimiento una semana previa a su ingreso hospitalario con deterioro de la clase funcional, tos seca, disnea de medianos a pequeños esfuerzos asociado a edema de miembros inferiores bimaleolar, disuria y leucorrea, niega alzas térmicas. Acude a valoración por consulta externa para control, donde se observa cianosis central y periférica con saturación 64 % al aire ambiente por lo que deciden enviar a unidad de tococirugía para su ingreso. A la exploración física con presencia de signos de dificultad respiratoria dado por cianosis central y periférica más taquipnea, ruidos cardiacos rítmicos con soplo holosistólico en foco pulmonar (III/IV), adecuada ventilación de ambos campos pulmonares sin agregados, abdomen con fondo uterino de 27 centímetros con frecuencia cardiaca fetal de 130 latidos por minuto, extremidades con edema grado 1
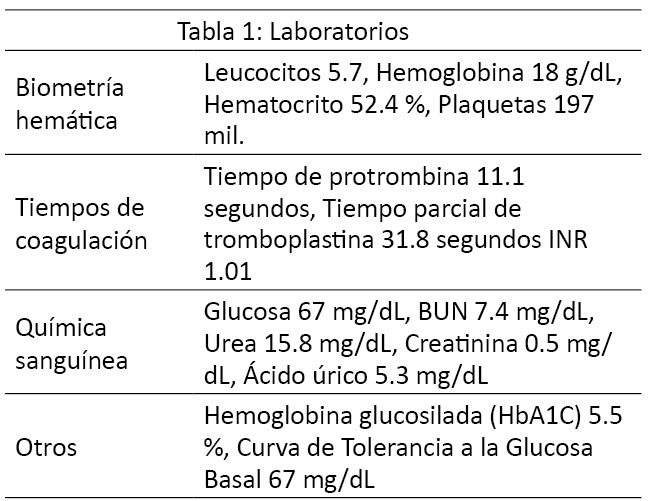

Escalas de riesgoASA: IV NYHA: IV R. Respiratorio: Alto R. Caprini: Alto Riesgo Cardiovascular de Lee: Clase II Manejo anestésico. (Tablas 1,2,3). Se decide anestesia general balanceada, más monitoreo tipo II.
Ingresa paciente a sala de cirugía, se toma gasometría venosa central y arterial inicial con reporte:

Signos vitales de ingreso: tensión arterial 112/66 mm Hg, frecuencia cardíaca: 90 latidos por minuto (lpm), frecuencia respiratoria: 22 respiraciones por minuto (rpm), saturación de oxígeno (SpO2): 86 %. Se inicia infusión de levosimendán a 0,05 μ/kilogramo/minuto (μg/kg/min) y norepinefrina a 0,03 μg/kg/min.
Inducción anestésica con Fentanilo 250 μg. Lidocaína 30 miligramos, Etomidato 16 miligramos, Rocuronio 50 miligramos. Se realizó intubación orotraqueal al primer intento con sonda orotraqueal 6.5 fijado a 20 centímetros, se conecta a ventilación mecánica en modo volumen controlado con volumen minuto: 350 frecuencia respiratoria: 12 rpm. Tiempo inspiratorio/espiratorio (I: E) 1:2, presión positiva al final de la espiración (PEEP): 0, fracción inspirada de oxígeno (FiO2) 100 %. Mantenimiento con sevoflurano a 2 volumen por ciento (v %).
Durante transanestésico con estabilidad hemodinámica, sin requerimiento mayor de soporte inotrópico y vasopresor con los siguientes signos vitales: presión arterial entre 99/70 – 90/68 mm Hg, FC: 80-90 lpm, Sp02 85 – 91 %. Se obtiene producto femenino con 32 semanas de gestación y APGAR de 7-8.
Termina procedimiento sin eventualidades, se decide traslado a la UCI obstétrica bajo ventilación mecánica con infusión de levosimendán a 0,05 μg/kg/min y norepinefrina a 0,03 μg/kg/min, signos vitales al egreso: TA: 99/65 FC: 90 FR: 12 Sp02: 90 %. Continúa manejo por servicio tratantes, se extuba a las seis horas postquirúrgicas.
Discusión
Hasta la fecha no existe una cura de la HP y las opciones de tratamientos suelen ser limitadas; con lo que respecta el manejo anestésico, no existe una técnica adecuada, pues esta dependerá del estado actual del paciente; sin embargo hay ciertos objetivos anestésicos que debemos tener en cuenta en las paciente con HP severa como: prevenir cambios en la precarga, mantener la contractilidad ventricular, evitar aumento de la resistencias vasculares pulmonares para lo cual es importante evitar el dolor, la hipotermia, la hipercapnia y la acidosis, así como mantener la postcarga ventricular izquierda lo más estable posible (5).
Con respecto a que técnica anestésica utilizar, sigue siendo muy controvertido; hablando de anestesia general tiene como ventaja el poder tener un mejor control hemodinámico además de poder asegurar una oxigenación adecuada, sin embargo, las pacientes se pueden exponer a varios agresores fisiológicos que pueden llevar al aumento de las resistencias vasculares pulmonares (RVP) (6). Los inductores intravenosos se pueden usar en combinación con los opioides ya que no influyen en las resistencias vasculares pulmonares (RVP) ni en la oxigenación, es importante evitar relajantes liberadores de histamina como el atracurio, ya que se ha asociado con el aumento de las RVP, por el contrario, los agentes volátiles se pueden usar a concentraciones alveolares mínima de forma segura, ya que no se ha visto que tenga algún impacto negativo sobre la vasculatura pulmonar (7); Sin embargo una gran desventaja que podría tener es que puede llegar a comprometer la contractilidad cardiaca, al igual que la ventilación con presión positiva puede aumentar la resistencia vascular pulmonar y la presión intrapleural, lo que podría precipitar la insuficiencia cardíaca derecha (12).
Ahora para evitar una disminución abrupta de las resistencias vasculares sistémicas (RVS) , una opción podría ser la anestesia epidural con dosis fraccionadas como una alternativa, ya que de esta manera podemos encontrar un adecuado control hemodinámico, además que nos ayudaría a evitar el estrés causado por la intubación y extubación endotraqueal, con el beneficio de proporcionar una analgesia en el post operatorio; por el contrario la anestesia subaracnoidea debe evitarse debido al efecto negativo que tiene sobre el control hemodinámico por el bloqueo simpático (7,8).
Con lo que respecta al manejo de la hipotensión sistémica en paciente con HP severa, lo ideal sería usar un fármaco que aumente las RVS y disminuya las RVP, por lo que la elección de este mismo será individualizada en función de la respuesta del paciente (7).
La milrrinona al igual que el levosimendán podría ofrecer Anestesia en México 2025; Volumen 37 (3) : 264-268 septiembre-diciembre https://doi.org/10.64221/aem-37-3-2025-029 267 una ventaja por su efecto directo sobre la vasculatura pulmonar por sus propiedades vasodilatadores, pero tienen la desventaja de ocasionar efecto vasodilatador sistemático lo que podría limitar su uso (7), sin embargo una alternativa lo cual ha demostrado ser eficaz es la combinación de estos inotrópico más un vasopresor como noradrenalina para el manejo de la hipotensión sistémica inducida por milrrinona o levosimendán, demostrando ser beneficiosa para mantener tanto la presión arterial así como la oxigenación (9).
El periodo de postparto suele ser crítico, ya que las mayorías de las muertes maternas se presentan en la primera semana debido al mayor riesgo de insuficiencia ventricular derecha secundario al aumento agudo de la presión de la arteria pulmonar, arritmias y tromboembolia pulmonar, por lo que es importante realizar un seguimiento estricto en la unidad de cuidados intensivos al menos en los primeros 3 a 5 días posterior a la cesárea o parto (6).
Pen et al (11) refiere que una manera de disminuir la mortalidad en este grupo de pacientes, depende de tener un adecuado grupo interdisciplinario que realicen una monitorización estrecha desde el embarazo hasta el periodo postparto; sin embargo, al observar si el modelo anestésico tendría un impacto en la mortalidad materna e donde 46,6% se sometieron a anestesia espinal o epidural y 27,1% a anestesia general, no se observó diferencia estadísticamente significativa (p > 0,05), al registrarse seis fallecimientos de las cuales tres fueron tratadas con anestesia epidural y las otras tres con anestesia general.
Deng et al(12) proporcionan un análisis comparativo de los diferentes enfoques anestésicos (anestesia general balanceada vs anestesia neuroaxial) en este grupo de población; donde demostraron que la anestesia neuroaxial muestra ciertas ventajas sobre la anestesia general con respecto a la optimización hemodinámica de la madre así como los resultados en el neonato e cuanto a la puntuación de Apgar con un odds ratio ajustado (OR) 0,28; intervalo de confianza del 95% (IC) 0,10 a 0,73; P = 0,011 siendo estadísticamente significativa.
La American Heart Association (AHA) publica en 2022 el artículo “Anesthetic Care of the Pregnant Patient With Cardiovascular Disease”, un consenso avalado por el Colegio Americano de Ginecología y Obstetricia, así como la Sociedad de Anestesia Obstétrica y Cardiovascular, donde mencionan que la anestesia neuroaxial suele preferirse incluso en pacientes con clase funcional III o IV, considerando como posibles indicaciones para anestesia general la descompensación cardiopulmonar que requiera intubación o una contraindicación para la anestesia neuroaxial (13), sin embargo en el año 2023 la AHA, publica el otro artículo Evaluation and Management of Pulmonary Hipertension in Noncardiac Sugery: A Scientific Statemente From the American Heart Association (AHA), donde nos hacen hincapié en las mismas recomendaciones previamente ya mencionadas con respecto a los objetivos intraoperatorios, independientemente del tipo de técnica anestésica que decidamos ejecutar; sin embargo, son muy enfáticos en que siempre debemos realizar un monitoreo tipo II en este grupo de pacientes para poder observar de forma rápida los efectos hemodinámicos inducidos por la anestesia que nos permitan tomar una decisión de forma oportuna (10)
Hasta la fecha, la evidencia actual sobre el manejo anestésico en este grupo de población proviene en su mayoría de reporte de casos, los cuales son de tipo descriptivo y lo pocos estudios comparativos que podemos encontrar siempre tiene como gran limitación el tamaño de la muestra, por lo que consideramos que ante la falta de evidencia definitiva de estudio prospectivos más amplios la técnica a utilizar se debe individualizar a cada paciente.
Conclusión
El manejo anestésico de la paciente embarazada con HP sigue siendo tema de discusión, es importante señalar que no existe técnica anestésica adecuada, la decisión depende del estado clínico de la paciente al momento de valoración anestésica.
Los objetivos del manejo van dirigidos a prevenir cambios en la precarga, mantener la contractilidad ventricular y evitar aumento de las resistencias vasculares pulmonares. Independientemente de la técnica anestésica a utilizar, es importante tener en cuenta un adecuado control del dolor para evitar las evitar los cambios bruscos en las variables hemodinámicas que impacten directamente el pronóstico del binomio
Conflicto de intereses
Se declara que no hubo fuente de financiamiento y/o conflicto de intereses.
Referencias
- Liao H, Hu Q, Deng C, Wang X, Yu H. Maternal and Neonatal Outcomes in Pregnancy Complicated with Pulmonary Hypertension. Rev Cardiovasc Med. 2022;23(5):172. https://doi.org/10.31083/j.rcm2305172
- Vaidy A, Vaidya A. Pulmonary arterial hypertension in pregnancy. Curr Opin Cardiol. 2023;38(3):250–256. https://doi.org/10.1097/hco.0000000000001034
- Lacassie-Hector. Hipertensión pulmonar en la paciente embarazada: manejo anestesiológico perioperatorio. Rev Chil Anest. 2013;42:88–96. Acceder al artículo
- Anjum H, Surani S. Pulmonary Hypertension in Pregnancy: A Review. Medicina (Kaunas). 2021;57(3):259. https://doi.org/10.3390/medicina57030259
- Gali N, Hoeper MM, Humbert M. Guidelines for the diagnosis and treatment of pulmonary hypertension. Eur Heart J. 2009;30:2493–2537. https://doi.org/10.1093/eurheartj/ehp297
- Wang J, Lu J. Anesthesia for Pregnant Women with Pulmonary Hypertension. J Cardiothorac Vasc Anesth. 2021;35(7):2201–2211. https://doi.org/10.1053/j.jvca.2020.06.062
- Sarkar MS, Desai PM. Pulmonary hypertension and cardiac anesthesia: Anesthesiologist’s perspective. Ann Card Anaesth. 2018;21(2):116–122. https://doi.org/10.4103/aca.aca_123_17
- Phoophiboon V, Pachinburavan M, Ruamsap N, et al. Critical care management of pulmonary arterial hypertension in pregnancy: the pre-, peri- and post-partum stages. Acute Crit Care. 2021;36(4):286–293. https://doi.org/10.4266/acc.2021.00458
- Jeon Y, Ryu JH, Lim YJ, et al. Comparative hemodynamic effects of vasopressin and norepinephrine after milrinone-induced hypotension in off-pump coronary artery bypass surgical patients. Eur J Cardiothorac Surg. 2006;29(6):952–956. https://doi.org/10.1016/j.ejcts.2006.02.032
- Rajagopal S, Ruetzler K, Ghadimi K, et al. Evaluation and Management of Pulmonary Hypertension in Noncardiac Surgery: A Scientific Statement From the American Heart Association. Circulation. 2023;147(17):1317–1343. https://doi.org/10.1161/CIR.0000000000001136
- Pan J, Wu Q, Chen S, Wang H, Wang Q. Clinical outcomes of pregnancy in patients with pulmonary hypertension: A single center observational study. J Cardiothorac Surg. 2025;20(1):199. https://doi.org/10.1186/s13019-025-03435-5
- Deng X, Chen DX, Lin XM. Comparative analysis of anesthetic approaches in pregnant women with pulmonary arterial hypertension: a retrospective cohort study. 2025. https://doi.org/10.21203/rs.3.rs-6346228/v1
- Meng M, Arendt K, Banayan J, et al. Anesthetic Care of the Pregnant Patient With Cardiovascular Disease: A Scientific Statement From the American Heart Association. Circulation. 2023;147:e657–e673. https://doi.org/10.1161/CIR.0000000000001121
